Kinder-Viszeral-Chirurgie

Die Kinderviszeralchirurgie beschäftigt sich mit der Behandlung innerer Organe des Brust- und Bauchraums. Sie betreut Kinder mit Erkrankungen der Lunge, des Magen-Darm-Traktes, der Leber, Milz und Bauchspeicheldrüse in Kooperation mit den Abteilungen für Gastroenterologie und Pulmonologie der Kinderklinik. Für zahlreiche Erkrankungen können Verfahren der minimal-invasiven Chirurgie angeboten werden. Ein wichtiger Bestandteil unseres Therapiekonzeptes ist auch eine enge Zusammenarbeit mit Selbsthilfeorganisationen wie SOMA e.V. und KEKS e.V.
Beide Selbsthilfegruppen bieten auch Informationsmaterialen an, die die Themen „Ösophagusatresie“, „anorektale Malformationen“, „ Morbus Hirschsprung“ und „Kloakenekstrophie“ ausführlich und gut verständlich erklären.
Krankheitsbilder von Neugeborenen und Säuglingen werden in enger Zusammenarbeit mit dem Perinatalzentrum Großhadern und dem Perinatalzentrum Innenstadt behandelt.
Als weiteren Schwerpunkt erfolgt die chirurgische Betreuung von Kindern mit bösartigen Tumoren, hier in Zusammenarbeit mit der onkologischen Abteilung der Pädiatrie.
Vorderdarmchirurgie
Die Fehlbildung entsteht während der frühen Schwangerschaft, wenn sich Speise- und Luftröhre nicht korrekt voneinander trennen.
Symptome:
Die Erkrankung zeigt sich meist unmittelbar nach der Geburt:
- Schaumiger Speichel vor Mund und Nase
- Husten, Würgen, Atemnot beim Versuch zu trinken
- Zyanose (bläuliche Haut durch Sauerstoffmangel)
- Eine Magensonde lässt sich nicht tief einführen – sie stößt auf Widerstand
- Auf Röntgenaufnahmen ist die aufgestaute Sonde im oberen Speiseröhrenanteil sichtbar
Ursachen:
Die genaue Ursache ist nicht vollständig bekannt. Vermutlich spielen Störungen in der frühen Organentwicklung eine Rolle.
Häufig tritt die Fehlbildung zusammen mit anderen angeborenen Erkrankungen auf, z. B.:
- Herzfehler
- Fehlbildungen der Nieren oder Wirbelsäule
- Teil des sogenannten VACTERL-Syndroms (Veränderungen an Wirbelsäule, Anus, Herz, Luftröhre, Speiseröhre, Nieren, Gliedmaßen)
Diagnose:
Die Diagnose folgt wie folgt ab:
- Klinischer Verdacht aufgrund der typischen Symptome
- Röntgenaufnahme mit liegender Sonde zeigt den blinden Endteil der Speiseröhre
- Weitere Untersuchungen (z. B. Herzultraschall, Nierenultraschall) zum Ausschluss zusätzlicher Fehlbildungen
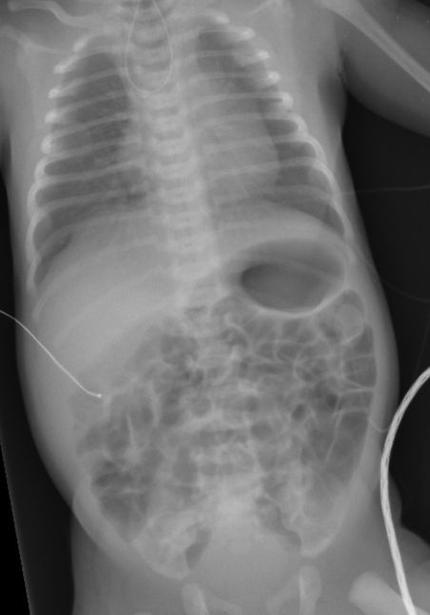
Ein typischer Röntgenbefund bei einer Ösophagusatresie.
Die große, luftgefüllte Magenblase (dunkler Abschnitt unten rechts), was auf eine Verbindung des Verdauungstraktes mit der Luftröhre hinweist.
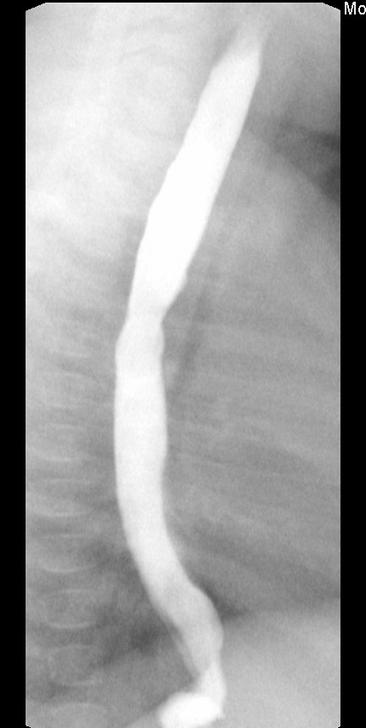
In diesem Röntgenbild erkennt man, dass sich die Magensonde im unteren Abschnitt aufrollt, da diese nicht weiter in den Magen vorgeschoben werden kann. Dies ist ein weiterer typischer Befund bei dieser Diagnose.
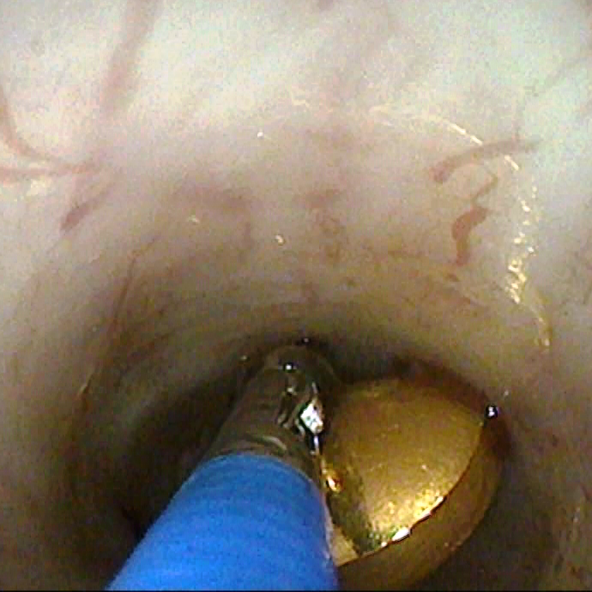
Zu erkennen ist das einbringen einer röntgendichten Sonde für die Diagnose einer Ösophagusatresie. Im Röntgenbild kann man nun erkennen, ob die Sonde in den Magen befördert wird (keine Atresie) oder im blind endenden Ösophagus stecken bleibt. Es wird beim Verdacht auf eine Ösophagusatresie kein Kontrastmittel verwendet, da die Gefahr einer Aspiration besteht.
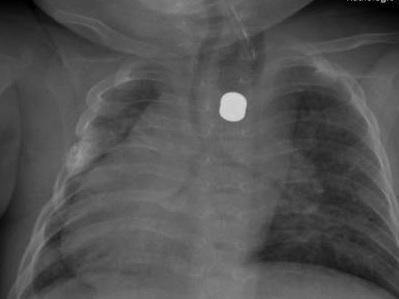
Zu erkennen ist die röntgendichte Sonde (heller weißer Fleck), die zur Diagnose eingeführt wurde. Auf der linken Bildseite ist ebenfalls eine Erhellung (Verschattung) der Lunge zu erkennen. Dies spricht für eine Infiltration der Lunge. Bei einer Ösophagusatresie kann es zur Ansammlung von z.B. Speichen in der Lunge kommen, da das schlucken bzw. der Abfluss des Speichels durch die blind endenden Speiseröhre verhindert ist.
Therapie:
Die Behandlung erfolgt chirurgisch und sollte möglichst innerhalb der ersten Lebenstage durchgeführt werden.
Vor der Operation:
- Das Kind wird nüchtern gehalten
- Eine Sonde mit Sog (sog. Schlürfsonde) wird eingelegt, um Speichel abzusaugen und eine Aspirationspneumonie zu verhindern
- Der Oberkörper wird hochgelagert, um das Risiko von Verschlucken zu reduzieren
- Antibiotikaprophylaxe zum Schutz vor Infektionen
Operation:
- Falls eine Verbindung zur Luftröhre (Fistel) besteht, wird diese verschlossen
- Die beiden Enden der Speiseröhre werden durch eine End-zu-End-Naht miteinander verbunden
- In besonderen Fällen kann ein zweizeitiges Vorgehen notwendig sein (z. B. bei sehr kleinem Kind oder großer Lücke). Eventuell kann eine Verlängerungsoperation oder eine Interposition, also beispielsweise ein Magenhochzug nötig sein
Nach der Operation:
- Das Kind wird intensivmedizinisch überwacht
- Nach etwa 7 Tagen erfolgt eine Röntgenkontrolle der Naht
- Allmählicher Nahrungsaufbau, meist über eine Magensonde
- Eine lebenslange Nachsorge ist wichtig, da Schluckbeschwerden oder Reflux häufig bleiben können
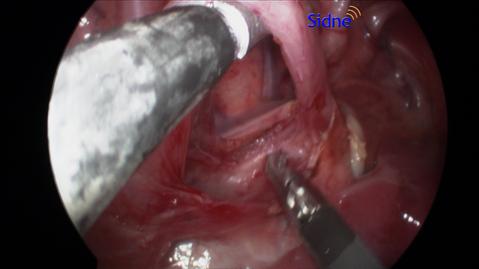
Zu erkennen ist die Eröffnung des blind verlaufenden Speiseröhrenabschnittes, der im Verlauf mit der Speiseröhre verbunden wird.
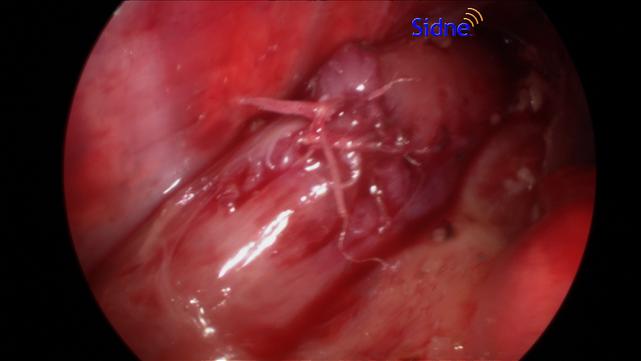
Zu erkennen ist eine End-zu-End Naht, bei der die beiden Enden der Speiseröhre verbunden werden.
Prognose:
Die Überlebenschancen sind heute sehr gut.
Mögliche langfristige Folgen:
- Gastroösophagealer Reflux (Rückfluss von Magensäure, etwa 40 %)
- Verengung der Nahtstelle (30–40 %)
- Seltener Nahtleckagen oder Fistelrückbildung
Mit konsequenter Nachsorge können die meisten Kinder aber normal essen, wachsen und sich gut entwickeln.
Weitere Informationen finden Sie unter folgendem Link.
KEKS ist eine Patientenorganisation für Speiseröhrenerkrankungen. Sowohl für Kinder als auch für Erwachsene.
Ursachen
- Funktionsstörung des unteren Ösophagussphinkters (häufigste Ursache) und der Geometrie der Anti-Refluxmechanismen.
- Erhöhter Druck im Bauchraum, z. B. durch Übergewicht oder Schwangerschaft
- Angeborene anatomische Besonderheiten (z. B. Zwerchfellhernie, Ösophagusatresie)
- Bestimmte Medikamente oder Erkrankungen wie Sklerodermie
Bei Säuglingen ist ein gewisser Rückfluss zunächst normal, da der Schließmuskel noch nicht vollständig ausgereift ist.
Symptome
- Sodbrennen oder brennender Schmerz hinter dem Brustbein
- Saures Aufstoßen, häufig nach dem Essen oder im Liegen
- Hustenreiz, Heiserkeit, Schluckbeschwerden
- Bei Säuglingen: häufiges Spucken, Schreien nach den Mahlzeiten, Gedeihstörung
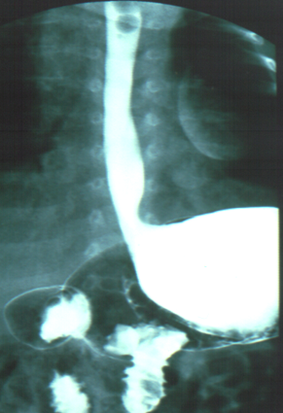
Bei diesem Röntgenbefund erkennt man durch die Nutzung von Kontrastmittel, dass der Mageninhalt wieder zurück in die Speiseröhre auf steigt.
Diagnose:
Die Diagnose ergibt sich meist aus der typischen Krankengeschichte.
Zur weiteren Abklärung können eingesetzt werden:
- Spiegelung der Speiseröhre (Gastroskopie)
- pH-Metrie zur Messung der Säurebelastung
- Röntgenuntersuchung mit Kontrastmittel, insbesondere bei Kindern
Therapie:
Ziel der Behandlung ist es, die Beschwerden zu lindern und Folgeschäden an der Schleimhaut zu verhindern.
Allgemeine Maßnahmen:
- Kleinere, fettarme Mahlzeiten
- Kein Essen kurz vor dem Schlafengehen
- Oberkörper beim Schlafen leicht erhöht lagern
Medikamentöse Therapie:
- Protonenpumpeninhibitoren (PPI) hemmen die Säureproduktion im Magen und sind die Standardtherapie
- Bei Bedarf können Antazida zur kurzfristigen Linderung eingesetzt werden
Operative Therapie:
Wenn Medikamente nicht ausreichend wirken oder eine anatomische Ursache besteht, kann eine Fundoplikatio durchgeführt werden. Dabei wird der obere Teil des Magens so vernäht, dass der Rückfluss verhindert wird.
An unserer Klinik für wir in der Regel eine Fundoplicatio nach Nissen durchgeführt; d.h. eine Manschette gebildet, die mit 360° den Magen umgreift. Der Eingriff wird in minmal- invasiver Technik durchgeführt.
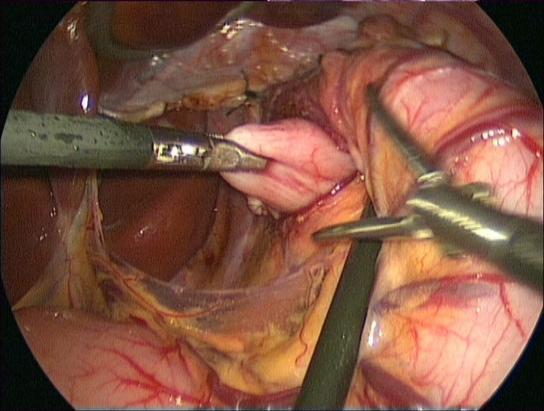
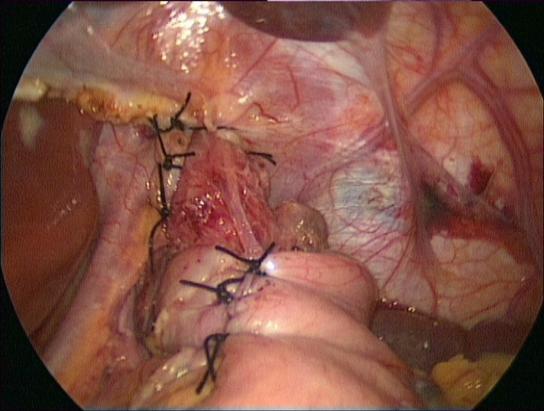
Die zwei folgenden Bildern zeigen einen laparoskopischen Eingriff (Fundoplicatio nach Nissen), bei dem der obere Teil des Magens (Fundus) manschettenartig um das untere Ende der Speiseröhre gelegt und vernäht wird. Dadurch wird der Schließmuskel verstärkt und der Mageninhalt kann nicht mehr in die Speiseröhre zurück fließen.
Prognose:
In den meisten Fällen lässt sich der Reflux gut behandeln. Bei Säuglingen bessern sich die Beschwerden oft von selbst im Laufe des ersten Lebensjahres. Unbehandelt kann die chronische Reizung der Speiseröhre jedoch zu Entzündungen, Narben oder Schleimhautveränderungen (Barrett-Ösophagus) führen.
Dadurch staut sich die Nahrung in der Speiseröhre – das kann zu Schluckbeschwerden, Erbrechen und Gewichtsverlust führen.
Ursachen
In den meisten Fällen bleibt die genaue Ursache unbekannt (primäre Achalasie). Vermutet wird eine Störung der Nerven im Bereich der Speiseröhre durch autoimmune oder infektiöse Prozesse.
Es gibt auch andere Erkrankungen, die wie eine Achalasie auffallen können, beispielsweise
- Tumoren an der Speiseröhre (Kardiakarzinom)
- Chagas-Krankheit (eine in Südamerika vorkommende Infektionserkrankung)
Symptome
- Schluckbeschwerden (Dysphagie) – sowohl bei fester als auch bei flüssiger Nahrung
- Völlegefühl oder Druck im Brustkorb
- Wiederhochfließen von unverdauter Nahrung (Regurgitation)
- Nächtliches Husten oder Atembeschwerden, wenn Nahrung in die Atemwege gelangt
- Gewichtsverlust und Mangelernährung bei fortgeschrittener Erkrankung
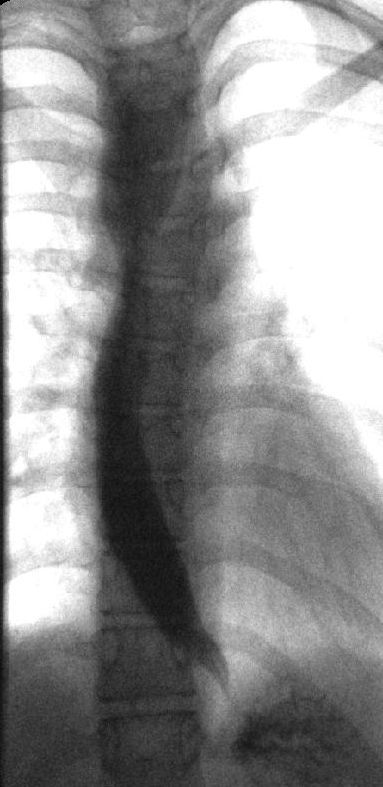
In diesem Röntgenbild erkennt man den typischen Befund für eine Achalasie.
Im unteren Abschnitt der Speiseröhre (dunkle breiterer Verlauf vor der Wirbelsäule) erkennt man, dass die Speiseröhre stark verengt ist, wodurch die Nahrung nicht mehr in den Magen transportiert werden kann.
Diagnose:
Die Diagnose wird durch mehrere Untersuchungen gesichert:
- Röntgen mit Kontrastmittel zeigt eine Erweiterung der Speiseröhre mit verengtem Übergang zum Magen („Sektglasform“)
- Magenspiegelung (Endoskopie) zum Ausschluss anderer Ursachen wie Tumoren
- Manometrie misst die Druckverhältnisse und Bewegungsstörungen der Speiseröhre – sie ist die entscheidende Untersuchung
Therapie:
Ziel der Behandlung ist, den Übergang zwischen Speiseröhre und Magen zu erweitern, damit die Nahrung wieder normal passieren kann.
Behandlungsoptionen:
- Ballondilatation: Der untere Speiseröhrenschließmuskel wird unter Röntgenkontrolle mit einem Ballon aufgedehnt
- Erfolgreich bei etwa 60 % der Patient:innen, gelegentlich sind Wiederholungen nötig
- Botulinumtoxin-Injektion: Kurzzeitige Linderung, v. a. bei älteren oder nicht operationsfähigen Patient:innen. Der Nachteil ist eine Vernarbung in diesem Bereich, der die spätere Operation schwieriger machen kann
Chirurgische Myotomie (nach Heller):
- Der Schließmuskel wird operativ (laparoskopisch oder endoskopisch) durchtrennt, sodass der Durchgang frei wird.
- Oft kombiniert mit einer Fundoplikatio, um einen Rückfluss von Magensäure zu verhindern.
- Wird bei uns meist robotisch durchgeführt.
Medikamentöse Therapie (z. B. Nifedipin) spielt nur eine unterstützende Rolle.
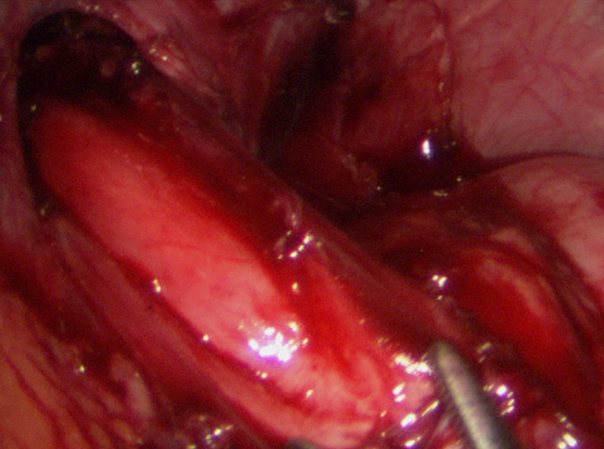
In diesem Bild erkennt man, wie der Schließmuskel durchtrennt wird. Dies geschieht laparoskopisch oder endoskopisch.
Prognose:
Meist geht es diesen Kindern nach einer Heller Myotomie sehr gut. Manche benötigen nach der Operation noch ein bis zwei Dilatationen. Mit der richtigen Therapie lassen sich die Beschwerden deutlich lindern, und die Lebensqualität verbessert sich nachhaltig. Eine regelmäßige Nachsorge ist wichtig, um Spätfolgen wie Reflux oder Schleimhautveränderungen frühzeitig zu erkennen.
Der Muskel am Magenausgang verdickt sich so stark, dass die Nahrung nicht mehr problemlos in den Dünndarm weitergeleitet werden kann. Dadurch kommt es zu schwallartigem Erbrechen und Gewichtsverlust.
Ursachen
Die genaue Ursache ist nicht vollständig bekannt. Vermutlich spielen genetische Faktoren und eine verzögerte Reifung der Nervenversorgung im Magen-Darm-Trakt eine Rolle.
Ein erhöhtes Risiko besteht:
- bei männlichen Säuglingen (v. a. Erstgeborene)
- wenn Familienangehörige bereits betroffen waren
- in manchen Fällen nach der Gabe bestimmter Medikamente (z. B. Makrolid-Antibiotika in den ersten Lebenswochen)
Symptome
- Schwallartiges, nicht galliges Erbrechen kurz nach dem Trinken oder Essen
- Das Erbrochene riecht sauer, milchig
- Starker Hunger trotz Erbrechen – die Kinder wollen häufig sofort wieder trinken
- Gewichtsverlust, Dehydratation und Gedeihstörung
- Typisch: „Greisenhafte Fazies“ (angespanntes, eingefallenes Gesicht durch Flüssigkeitsmangel)
- Bei manchen Säuglingen kann man im rechten Oberbauch eine olivenförmige Verdickung tasten (den vergrößerten Muskel)
Diagnose:
Die Diagnose wird durch die klinische Untersuchung und Ultraschalluntersuchung gestellt.
- Körperliche Untersuchung: tastbare „Olive“ im Oberbauch, sichtbare Magenbewegungen
- Ultraschall: verdickter Pylorusmuskel (über 3 mm) und verlängerter Pyloruskanal
- Blutuntersuchung: typische Veränderungen durch Erbrechen, metabolische Alkalose mit niedrigen Chlorid- und Kaliumwerten
Therapie:
Zunächst wird der Flüssigkeits- und Elektrolythaushalt des Kindes stabilisiert. Danach erfolgt die operative Behandlung – die sogenannte Pylorotomie nach Weber-Ramstedt:
- Dabei wird der verdickte Muskel längs gespalten, sodass der Magenausgang wieder offen ist
- Der Eingriff erfolgt in der Regel minimal-invasiv (laparoskopisch)
Bereits wenige Stunden nach der Operation können die Kinder meist wieder trinken.
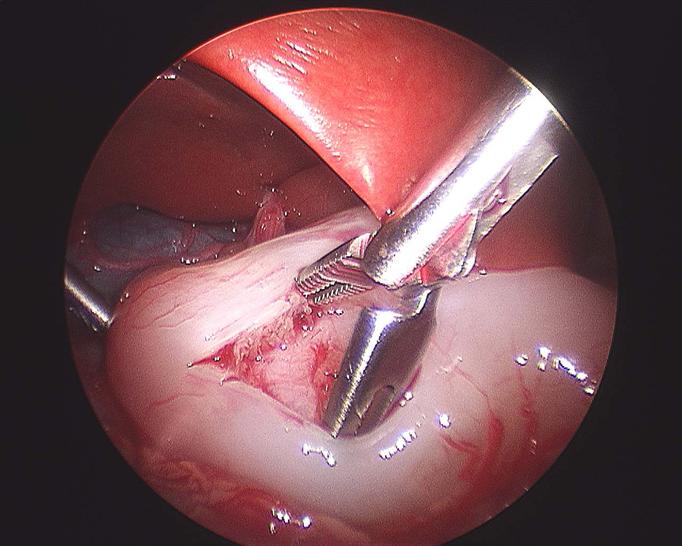
Auf dem Bild wird eine Pylorotomie nach Weber-Ramstedt durch einen laparoskopischen Eingriff dargestellt.
Man erkennt wie der verdickte Muskel längs gespalten wird, sodass der Magenausgang offen ist.
Prognose:
Die Prognose ist ausgezeichnet. Nach der Operation erholen sich die Kinder rasch, können normal trinken und nehmen wieder an Gewicht zu. Komplikationen sind sehr selten, die Sterblichkeit liegt unter 0,4 %. Langfristige Probleme bleiben in der Regel nicht zurück.
Abdominalchirurgie
Die Duodenalatresie ist eine angeborene Unterbrechung oder hochgradige Verengung des Zwölffingerdarms (Duodenum). Dadurch kann die Nahrung den Darm nicht passieren.
Sie gehört zu den häufigsten angeborenen Darmpassagestörungen und wird meist schon in den ersten Lebenstagen bemerkt.
Ursachen
Fehlbildung während der Embryonalentwicklung: Der Darmkanal verschließt sich im Mutterleib vorübergehend und öffnet sich normalerweise wieder – bei der Duodenalatresie bleibt dieser Vorgang aus.
Häufig assoziiert mit anderen Fehlbildungen, z. B.:
- Trisomie 21 (Down-Syndrom)
- Herzfehler
- Ösophagusatresie
- Anomalien der Gallenwege
Symptome
- Erbrechen kurz nach der Geburt, meist gallig (grünlich)
- Aufgeblähter Oberbauch, während der Unterbauch flach bleibt
- Nahrungsverweigerung und fehlender Stuhlgang nach der Geburt
- Neugeborene wirken oft schlaff oder dehydriert
Diagnose:
Pränatal (während der Schwangerschaft):
- Im Ultraschall oft erkennbar durch das typische „Double-Bubble“-Zeichen (zwei gefüllte Blasen = Magen und proximales Duodenum)
Nach der Geburt:
- Röntgen des Abdomens zeigt ebenfalls das „Double-Bubble“-Zeichen ohne Luft im restlichen Darm.
- Blutuntersuchungen zum Ausschluss von Elektrolytstörungen und Dehydratation.
- Echokardiographie, um begleitende Herzfehler zu erkennen.
Die Diagnose erfolgt in der Regel durch eine Ultraschalluntersuchung, die meist typische Zeichen zeigt („Kokarden“- oder „Target“-Zeichen). In unklaren Fällen kann eine Röntgenaufnahme ergänzend durchgeführt werden.
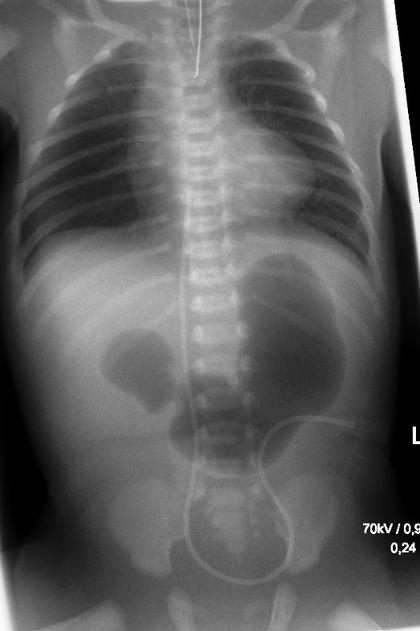
In dieser Röntgenaufnahme erkennt man das typische Double-Bubble-Phänomen. Dies bedeutet, dass man den Magen und den Zwölffingerdarm als zwei dunkle Stellen auf der Aufnahme erkennt.
Therapie:
Die Behandlung ist chirurgisch und erfolgt nach Stabilisierung des Neugeborenen (Flüssigkeitszufuhr, Magensonde, Antibiotika).
Operation:
- Entfernung des nicht durchgängigen Darmabschnitts
- Anschließende End-zu-End-Anastomose, d. h. die gesunden Darmenden werden miteinander vernäht
- In manchen Fällen (bei starker Aufweitung oder Schwellung) Anlage eines temporären künstlichen Darmausgangs, der später zurückverlegt wird
Nachbehandlung:
- Ernährung zunächst über Infusion (parenteral), dann schrittweise orale Nahrungszufuhr (ggf. über Magensonde)
- Regelmäßige Kontrolle der Darmtätigkeit und des Allgemeinzustands
Zunächst: Stabilisierung des Neugeborenen mit Magensonde, Flüssigkeitsgabe und Korrektur von Elektrolytstörungen
Anschließend: Operative Korrektur innerhalb der ersten Lebenstage
- Dabei wird der verschlossene Darmabschnitt umgangen (z. B. durch eine Duodenoduodenostomie)
Die Operation erfolgt meist offen oder minimal-invasiv (laparoskopisch).
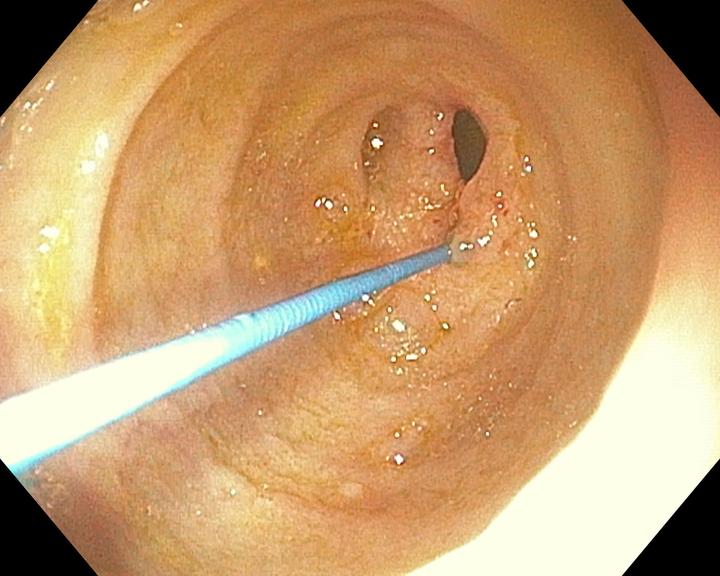
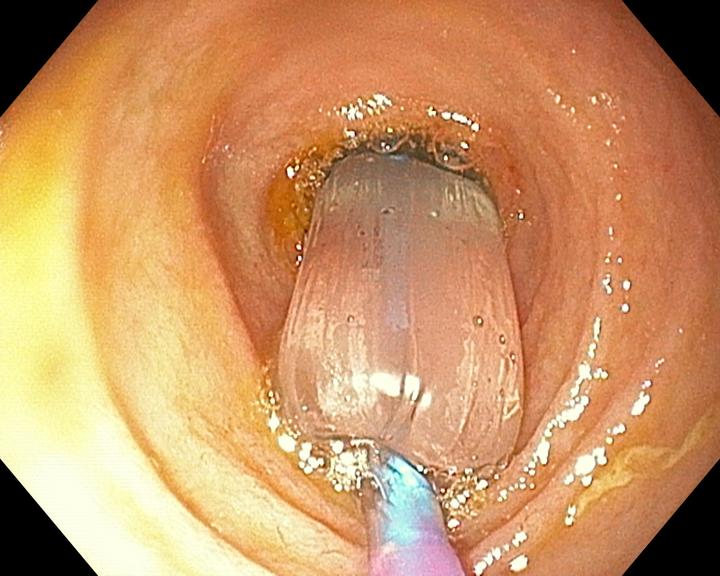
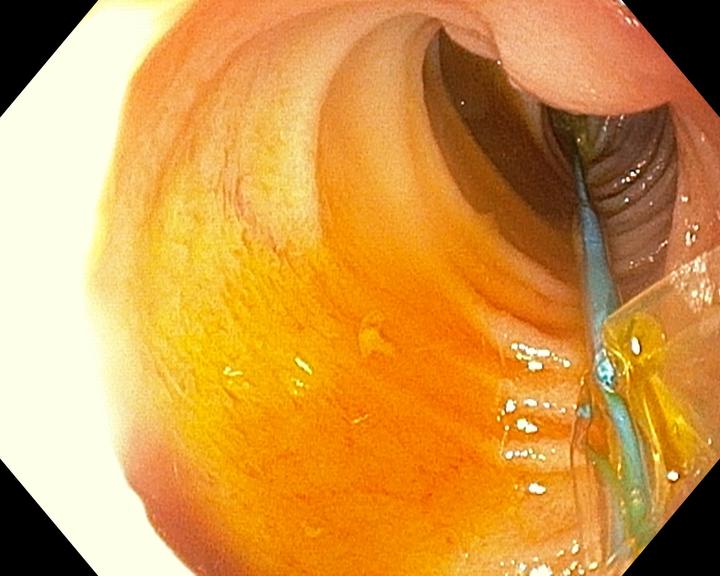
Au diesen Bildern erkennt man die operative Korrektur einer Doudenalatresie.
Man erkennt auf dem ersten Bild, wie der verschlossenen Darmabschnitt geöffnet bzw. umgangen wird. Im dritten Bild erkennt man wie der Darm wieder offen und passierbar ist.
Prognose:
- Die Aussichten nach Operation sind sehr gut
- Die meisten Kinder entwickeln eine normale Verdauungsfunktion
- Besteht jedoch eine Begleitfehlbildung (z. B. Herzfehler, Trisomie 21), hängt die Prognose auch von dieser ab
Unter intestinalen Atresien versteht man angeborene Verschlüsse oder Unterbrechungen des Dünn- oder Dickdarms. Dadurch ist der Transport von Nahrung durch den Darm nicht möglich.
Die Erkrankung zählt zu den häufigsten Ursachen eines mechanischen Darmverschlusses (Ileus) im Neugeborenenalter.
Ursachen
Während der frühen Schwangerschaft entwickelt sich der Darm zunächst als geschlossener Schlauch, der sich später wieder öffnet (Rekanalisation).
Bleibt dieser Vorgang teilweise oder vollständig aus, entsteht eine Atresie.
Weitere mögliche Ursachen:
- Durchblutungsstörungen des Darms während der Schwangerschaft
- Verdrillung (Volvulus) oder Abschnürung von Darmanteilen
- Begleitfehlbildungen (z. B. Trisomie 21, Herzfehler, Zysten, Malrotation)
Symptome
Die Beschwerden zeigen sich meist kurz nach der Geburt:
- Ausbleiben von Stuhlgang und Windabgang
- Aufgeblähter Bauch (Abdomen)
- Galliges Erbrechen (grünlich) – Hinweis auf eine Blockade hinter dem Magenausgang
- Nahrungsverweigerung und rasche Austrocknung (Dehydratation)
- In schweren Fällen: Zeichen einer Darmperforation oder Peritonitis (Bauchfellentzündung)
Diagnose:
- Pränataler Ultraschall: zeigt häufig erweiterte Darmschlingen oder Fruchtwasseransammlung (Polyhydramnion)
- Röntgenaufnahme des Abdomens: charakteristische Luftverteilung mit Luftspiegeln oberhalb der Blockade
- Kontrastmitteluntersuchung: dient zur genauen Lokalisation der Atresie
- Laboruntersuchungen: zur Beurteilung des Flüssigkeits- und Elektrolythaushalts
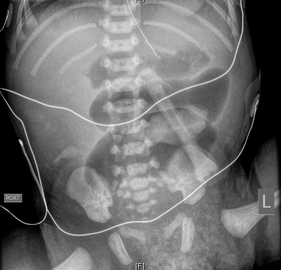
In diesem Röntgenbild erkennt man die charakteristischen Luftspiegel oberhalb der Blockade. Die Luft erkennt man durch die dunkleren Abschnitte auf der Röntgenaufnahme.
Therapie:
Die Behandlung ist chirurgisch und erfolgt nach Stabilisierung des Neugeborenen (Flüssigkeitszufuhr, Magensonde, Antibiotika).
Operation:
Entfernung des nicht durchgängigen Darmabschnitts
Anschließende End-zu-End-Anastomose, d. h. die gesunden Darmenden werden miteinander vernäht
In manchen Fällen (bei starker Aufweitung oder Schwellung) Anlage eines temporären künstlichen Darmausgangs, der später zurückverlegt wird
Nachbehandlung:
Ernährung zunächst über Infusion (parenteral), dann schrittweise orale Nahrungszufuhr (ggf. über Magensonde)
Regelmäßige Kontrolle der Darmtätigkeit und des Allgemeinzustands
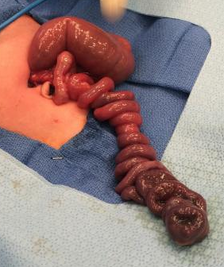
In dieser Aufnahme erkennt man das seltene Christmas Tree Dünndarmatresie. Dabei endet der obere Teil des Dünndarms blind, während der untere Teil spiralig um ein Gefäß gewickelt ist. Diese Erkrankung führt zu einem Darmverschluss und muss schnell chirurgisch behandelt werden.
Prognose:
Die Aussichten sind sehr gut, wenn die Diagnose früh gestellt und die Operation komplikationslos verläuft. Die Überlebensrate liegt über 90 %, abhängig von der Lokalisation der Atresie und eventuellen Begleitfehlbildungen. Die meisten Kinder können später normal essen und sich altersgerecht entwickeln.
Die Appendizitis ist eine Entzündung des Wurmfortsatzes (Appendix vermiformis), eines kleinen Anhängsels des Dickdarms.
Sie gehört zu den häufigsten akuten Erkrankungen im Kindes- und Jugendalter und ist die Hauptursache für akute Bauchschmerzen, die eine Operation notwendig machen können.
Ursachen
Die Entzündung entsteht meist durch eine Verstopfung des engen Wurmfortsatzes, zum Beispiel durch:
- Kotsteine (Appendikolithen)
- Anschwellung von Lymphgewebe im Rahmen einer Infektion
- Seltener durch Fremdkörper oder Parasiten
Durch die Blockade staut sich Schleim und Sekret an, Bakterien vermehren sich, und der Druck im Inneren steigt. Das Gewebe kann geschädigt werden, bis es im schlimmsten Fall durchbricht (Perforation).
Symptome
Typischerweise entwickelt sich die Appendizitis innerhalb weniger Stunden:
- Bauchschmerzen, die zuerst um den Bauchnabel beginnen und später in den rechten Unterbauch wandern
- Fieber
- Übelkeit und Erbrechen
- Appetitlosigkeit
- Schonhaltung
Bei kleinen Kindern sind die Symptome oft unspezifischer – manchmal steht Fieber oder Erbrechen im Vordergrund, ohne klar lokalisierbare Schmerzen.
Diagnose:
Die Diagnose wird durch eine Kombination aus:
- Klinischer Untersuchung: typischer Druckschmerz im rechten Unterbauch
- Blutuntersuchung: zeigt meist erhöhte Entzündungswerte
- Ultraschall (Sonografie): wichtigstes bildgebendes Verfahren zur Bestätigung
- In unklaren Fällen: MRT oder Beobachtung über mehrere Stunden
Therapie:
Die Standardbehandlung ist die operative Entfernung des Wurmfortsatzes (Appendektomie) – heute meist laparoskopisch (Schlüssellochchirurgie).
Bei stark vorangeschrittener Erkrankung, Perforation oder bereits Bildung eines Abszesses kann zunächst eine antibiotische Therapie bis zum Abklingen der Entzündung erfolgen. Im Verlauf (nach ca. 6-8 Wochen) würden wir dann eine sog. Intervallappendektomie durchführen um eine erneute Entzündung des Blinddarms zu vermeiden.
Vor der Operation:
- Nahrungskarenz (nichts essen oder trinken)
- Gabe von Flüssigkeit über Infusion
- Antibiotika zur Eindämmung der Entzündung
Nach der Operation:
- Rasche Erholung, meist Entlassung nach wenigen Tagen
- Kinder dürfen oft bald wieder essen und sich normal bewegen
In Einzelfällen, etwa bei milder Entzündung, kann auch eine rein konservative Behandlung mit Antibiotika versucht werden, insbesondere wenn keine Komplikationen vorliegen.
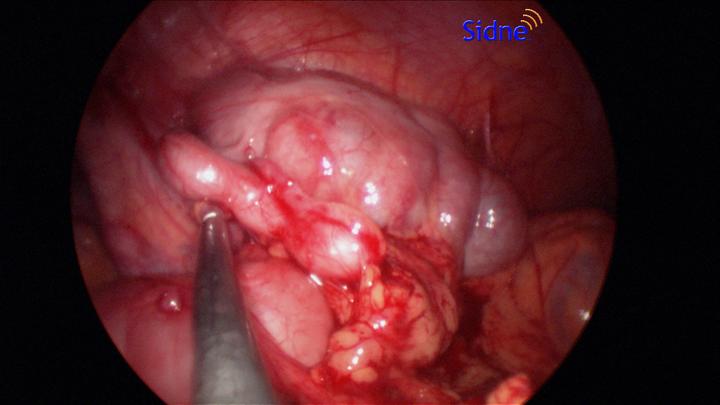
In dieser laparoskopischen Aufnahme erkennt man die Entfernung des Appendix.
Prognose:
Bei frühzeitiger Diagnose und Behandlung ist die Prognose ausgezeichnet:
- Heilung ohne Spätfolgen nach Operation in fast allen Fällen
- Komplikationen wie eine Bauchfellentzündung sind selten, treten aber vor allem bei verzögerter Behandlung auf
- Sterblichkeit bei unkomplizierter Appendizitis: nahezu 0 %
Eine Invagination ist eine akute Darmerkrankung, bei der sich ein Darmabschnitt teleskopartig in den nachfolgenden Darmabschnitt einschiebt. Dadurch wird die Durchblutung der betroffenen Darmwand eingeschränkt, was unbehandelt zu einem Darmverschluss oder zur Schädigung des Gewebes führen kann. Sie tritt vor allem bei Säuglingen und Kleinkindern zwischen dem 3. Monat und dem 2. Lebensjahr auf.
Ursachen
In vielen Fällen ist die genaue Ursache unklar. Häufig kommt es nach Virusinfekten zu einer Anschwellung der Lymphknoten in der Darmwand, was den Mechanismus auslöst. Seltener liegen anatomische Veränderungen wie Polypen oder Meckel-Divertikel zugrunde.
Symptome
Typisch ist das plötzliche, wiederkehrende Schreien des Kindes mit Anziehen der Beine – ein Hinweis auf krampfartige Bauchschmerzen.
Weitere Anzeichen können sein:
- Erbrechen
- Aufgetriebener, empfindlicher Bauch
- Schleimig-blutiger Stuhl („Himbeergelee-artig“)
- Teilnahmslosigkeit in fortgeschrittenen Stadien
Diese Symptome können schubweise auftreten und sollten immer ärztlich abgeklärt werden.
Diagnose:
Die Diagnose erfolgt in der Regel durch eine Ultraschalluntersuchung, die meist typische Zeichen zeigt („Kokarden“- oder „Target“-Zeichen). In unklaren Fällen kann eine Röntgenaufnahme ergänzend durchgeführt werden.
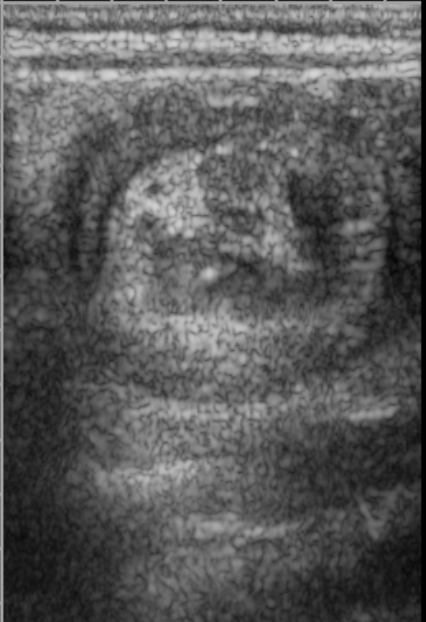
In dieser Ultraschallaufnahme ist ein sog. Schießscheiben-Phänomen (Kokarden-Phänomen) zuerkennen, welches typisch ist für eine Invagination. Dies entsteht durch den quer verlaufenden Abschnitt der ineinander geschobenen Darmanteile. Die einer Zielscheibe ähnelnden Ringe spiegeln dabei die jeweiligen Darmwände wieder.
Therapie:
Ziel der Behandlung ist es, den eingestülpten Darmabschnitt rasch wieder zu entfalten (Desinvagination):
Nicht-operative Behandlung:
In vielen Fällen gelingt dies mit einer hydrostatischen oder pneumatischen Entfaltung (Einbringen von Kontrastmittel/isotonische Lösung oder Luft über den After unter Ultraschall- oder Röntgenkontrolle).
Operative Behandlung:
Wenn die nicht-operative Methode nicht erfolgreich ist oder Komplikationen bestehen, wird der Darm chirurgisch gelöst. Abgestorbenes Gewebe muss dabei gegebenenfalls entfernt werden.
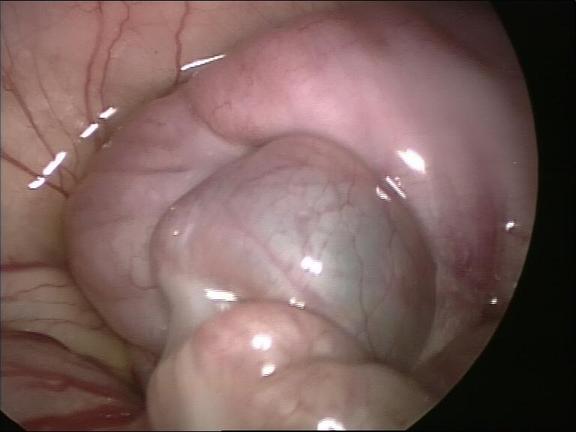
Auf dieser laparoskopischen Aufnahme sind die ineinander geschobenen Darmabschnitte zu erkennen.
Prognose:
Wird die Invagination frühzeitig erkannt und behandelt, ist die Prognose sehr gut. Nach erfolgreicher Desinvaginationerholen sich die Kinder rasch. In seltenen Fällen kann die Erkrankung erneut auftreten, weshalb nach der Behandlung eine klinische Kontrolle empfohlen wird.
Das Meckel-Divertikel ist eine kleine Ausstülpung des Dünndarms, die schon vor der Geburt entsteht. Ursache ist eine unvollständige Rückbildung eines embryonalen Verbindungsgangs zwischen Darm und Nabel (dem sogenannten Ductus omphaloentericus).
Es ist die häufigste angeborene Veränderung des Magen-Darm-Trakts und bleibt meist ohne Beschwerden. Erst wenn Komplikationen auftreten, verursacht es Symptome.
Ursachen
Das Meckel-Divertikel entsteht angeboren durch eine Entwicklungsstörung in der frühen Schwangerschaft.
Das Divertikel kann Magen- oder Bauchspeicheldrüsengewebe enthalten, welche Schleimhautreizungen, Blutungen oder Geschwüre verursachen können.
Symptome
In den meisten Fällen verursacht das Meckel-Divertikel keine Beschwerden.
Wenn Symptome auftreten, sind diese von möglichen Komplikationen abhängig:
- Blut im Stuhl oder dunkler Teerstuhl durch Schleimhautverletzungen
- Bauchschmerzen bei Infektion, ähnlich einer Blinddarmentzündung
- Erbrechen und Bauchaufblähung bei Darmverschluss
- Selten: Schleim- oder Stuhlaustritt über den Nabel (bei Verbindung zum Bauchnabel)
Diagnose:
Da das Meckel-Divertikel häufig zufällig entdeckt wird, ist die Diagnose nicht immer einfach.
Zur Abklärung stehen verschiedene Verfahren zur Verfügung:
- Ultraschall des Bauches
- Szintigrafie (spezielle nuklearmedizinische Untersuchung), um mögliche Magenschleimhaut im Divertikel sichtbar zu machen
- Laparoskopie (Bauchspiegelung), wenn andere Untersuchungen keine Klarheit bringen
Therapie:
Bei symptomfreie Divertikel ist meist keine Behandlung notwendig.
Bei Beschwerden oder Komplikationen (z. B. Blutung, Entzündung, Darmverschluss) ist eine Operation zur Entfernung des Divertikels oder des betroffenen Dünndarmabschnitts (meist laparoskopisch) empfohlen.
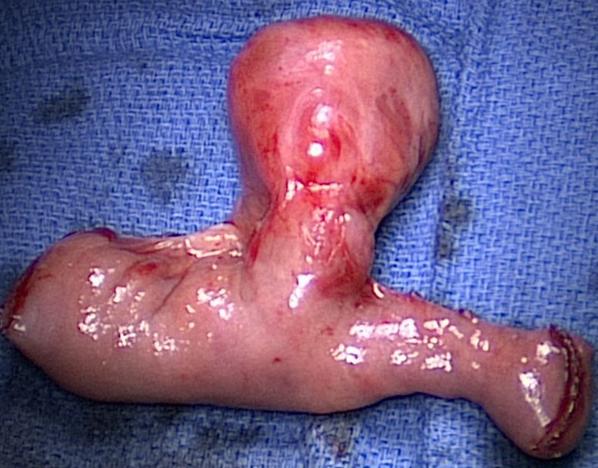
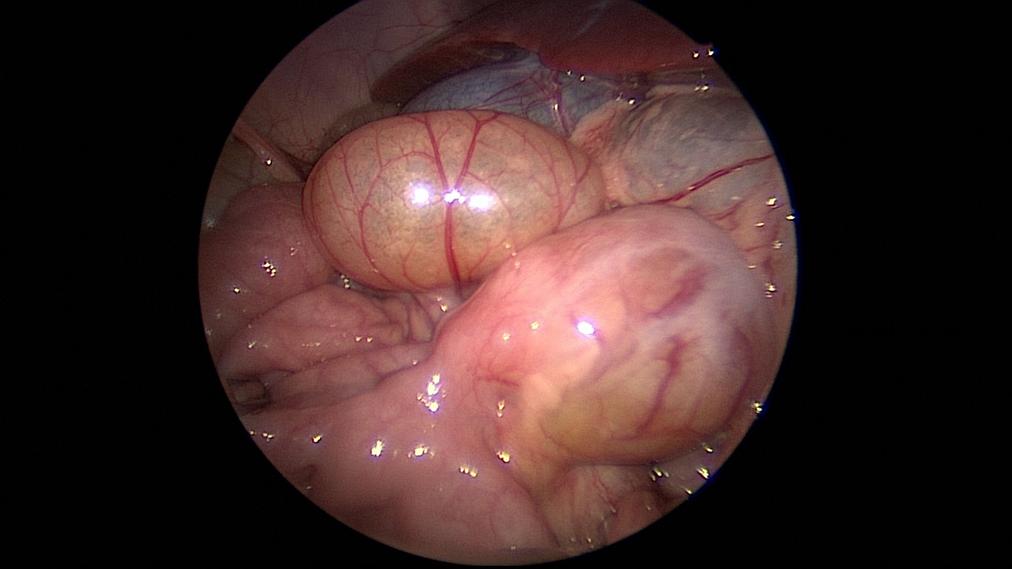
Prognose:
Die Heilungsaussichten sind sehr gut, insbesondere bei frühzeitiger Diagnose und Behandlung.
Nach einer Operation kommt es nur selten zu erneuten Problemen.
Wird das Meckel-Divertikel zufällig entdeckt und entfernt, besteht in der Regel kein Risiko für Spätfolgen.
Intestinale Duplikaturen sind angeborene Fehlbildungen des Magen-Darm-Trakts, bei denen sich zusätzliche Darmabschnitte oder Hohlräume neben dem eigentlichen Darm bilden. Diese doppelten Strukturen können unterschiedlich groß sein und überall im Verdauungstrakt auftreten – vom Mund bis zum After. Häufig betroffen ist jedoch der Dünndarm.
Ursachen
Die genaue Ursache ist nicht vollständig geklärt. Vermutet wird eine Fehlentwicklung während der Embryonalzeit, bei der sich Teile des Darms nicht richtig trennen oder zurückbilden.
In seltenen Fällen treten Duplikaturen zusammen mit anderen Fehlbildungen auf, z. B. der Wirbelsäule oder des Harntrakts.
Symptome
Die Beschwerden hängen stark von der Lage und Größe der Duplikatur ab. Manche Kinder zeigen keine Symptome und die Veränderung wird zufällig entdeckt.
Mögliche Anzeichen sind:
- Bauchschmerzen oder Bauchschwellung
- Erbrechen oder Verstopfung bei teilweisem Darmverschluss
- Blut im Stuhl, wenn Schleimhautgeschwüre entstehen
- Infektionen oder Entzündungen, wenn sich die Duplikatur entzündet
Neugeborene mit größeren Duplikaturen können durch Ileuszeichen (Darmverschluss) auffallen.
Diagnose:
Zur Diagnose werden bildgebende Verfahren eingesetzt:
- Ultraschall: zeigt oft die typische Doppelstruktur der Darmwand
- Röntgen oder MRT/CT: zur genauen Lagebestimmung
- In unklaren Fällen kann eine Bauchspiegelung (Laparoskopie) zur sicheren Diagnose erforderlich sein
Therapie:
Die Behandlung besteht in der Regel aus einer chirurgischen Entfernung der Duplikatur, insbesondere wenn Beschwerden oder Komplikationen auftreten.
Je nach Lage erfolgt der Eingriff minimal-invasiv (laparoskopisch) oder über einen kleinen Bauchschnitt. Dabei wird der betroffene Darmabschnitt häufig mit entfernt, um Komplikationen zu vermeiden.
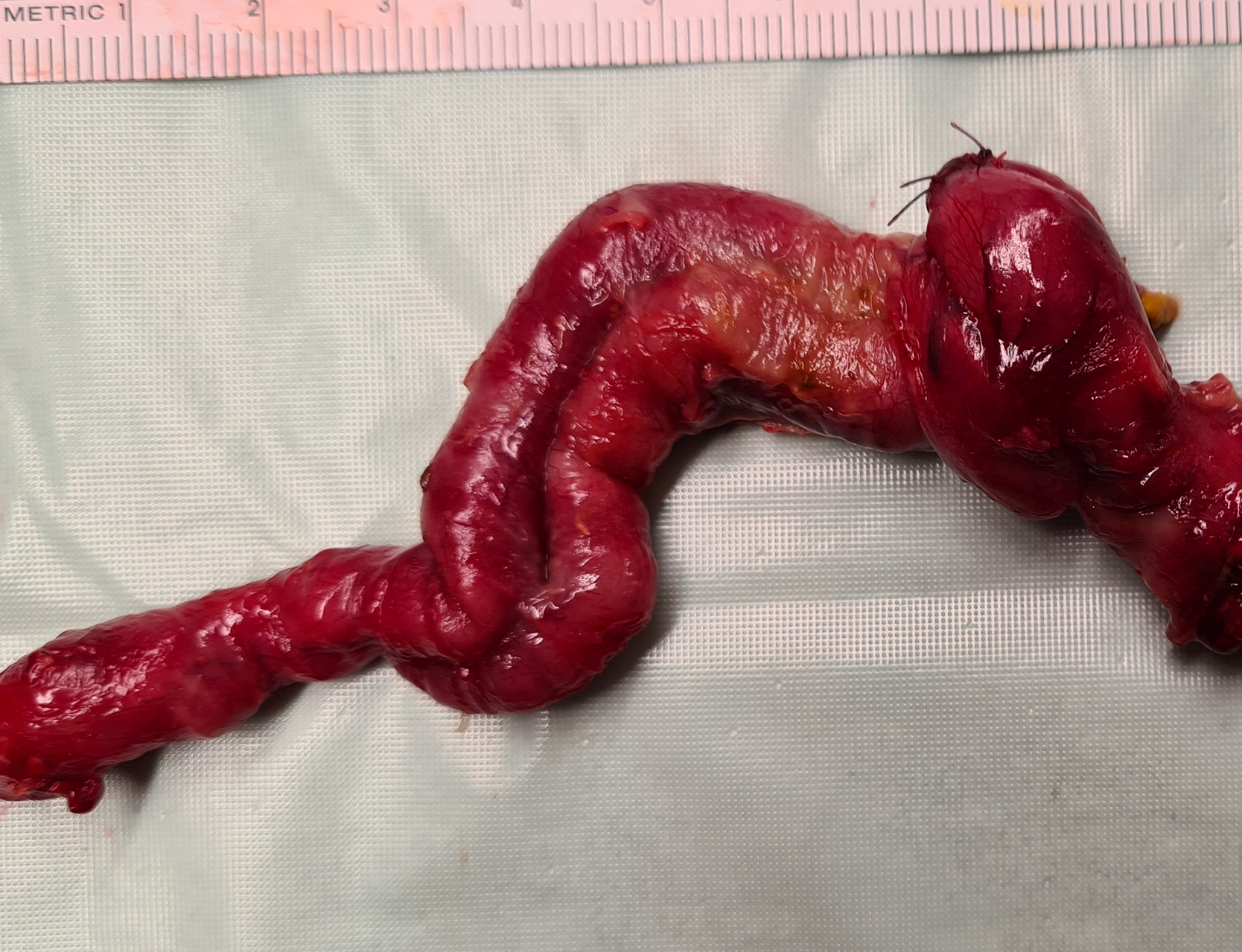
Zu erkennen ist der doppelte Dünndarmabschnitt, der chirurgisch entfernt wurde.
Prognose:
Nach erfolgreicher Operation ist die Prognose sehr gut. Die Kinder erholen sich in der Regel rasch, und Rückfälle sind äußerst selten. Bei frühzeitiger Behandlung bestehen keine langfristigen Einschränkungen.
Der Morbus Crohn ist eine chronisch-entzündliche Darmerkrankung, die in jedem Abschnitt des Verdauungstraktes – vom Mund bis zum After – auftreten kann. Besonders häufig ist der letzte Teil des Dünndarms betroffen. Die Entzündung betrifft alle Schichten der Darmwand und verläuft meist schubweise.
Ursache
Die genaue Ursache ist nicht vollständig bekannt. Vermutet wird ein Zusammenspiel aus genetischer Veranlagung, einer Fehlsteuerung des Immunsystems und Umweltfaktoren. Das Immunsystem reagiert dabei übermäßig auf harmlose Darmbakterien.
Symptome
Typische Beschwerden sind wiederkehrende Bauchschmerzen, Durchfälle, Gewichtsverlust und Müdigkeit. Kinder können auch Wachstumsstörungen oder Gelenkbeschwerden entwickeln. Manchmal zeigen sich Entzündungen an Haut, Augen oder im Mund.
Diagnose:
Zur Diagnosesicherung werden Blut- und Stuhluntersuchungen, Ultraschall sowie eine Darmspiegelung mit Gewebeproben durchgeführt. Bildgebende Verfahren wie die Magnetresonanztomografie helfen, die Ausbreitung der Entzündung festzustellen.
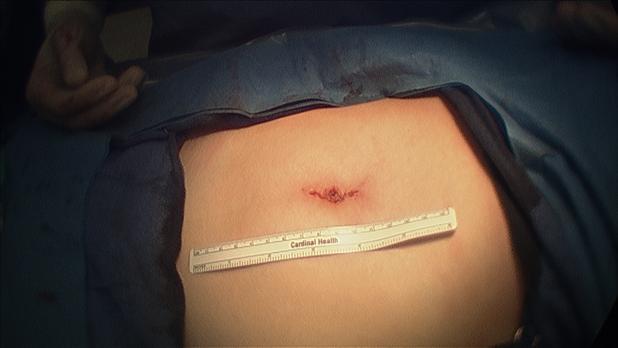
Zu erkennen ist eine Hautveränderung. Diese können ebenfalls bei Morbus Crohn auftreten. Die Entzündung breitet sich aus und spricht für einen akuten Schub der Krankheit.
Therapie:
Ziel der Behandlung ist es, die Entzündung zu kontrollieren und Schübe zu verhindern. Zum Einsatz kommen entzündungshemmende Medikamente, Immunsuppressiva und moderne Biologika. Bei Komplikationen wie Engstellen oder Fisteln kann eine Operation notwendig sein. Eine angepasste Ernährung spielt ebenfalls eine wichtige Rolle.
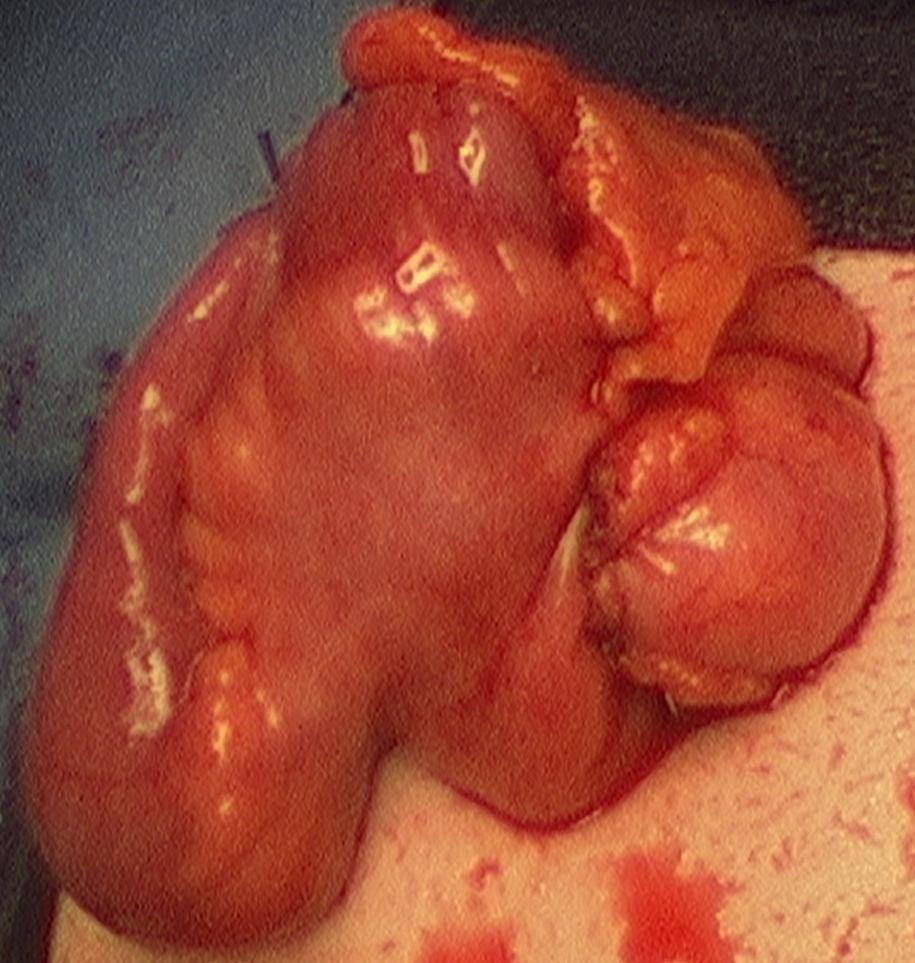
Zu erkennen ist eine Komplikation bei Morbus Crohn. Es hat sich eine Fistel gebildet. Diese muss operativ entfernt werden.
Prognose:
Morbus Crohn ist eine chronische Erkrankung, die derzeit nicht heilbar ist. Mit einer konsequenten Behandlung und regelmäßiger Betreuung kann aber meist eine gute Lebensqualität erreicht und das Wachstum der Kinder gefördert werden.
Die Colitis ulcerosa ist eine chronisch-entzündliche Darmerkrankung, die ausschließlich den Dickdarm (Kolon) betrifft. Dabei entzündet sich die Darmschleimhaut kontinuierlich, beginnend im Enddarm (Rektum) und sich oft weiter ausbreitend. Die Entzündung führt zu oberflächlichen Geschwüren (Ulzerationen) in der Darmschleimhaut.
Ursache
Die genaue Ursache ist nicht bekannt. Vermutet wird eine fehlgesteuerte Immunreaktion bei genetisch veranlagten Personen. Umweltfaktoren, Darmbakterien und Ernährung können ebenfalls eine Rolle spielen. Eine familiäre Häufung ist häufig.
Symptome
- Blutig-schleimige Durchfälle
- Bauchschmerzen und krampfartige Beschwerden
- Dringender Stuhldrang (Tenesmen)
- Fieber und Müdigkeit
Manchmal treten auch Entzündungen an anderen Organen auf – etwa an Gelenken, Haut, Augen oder Gallengängen.
Diagnose:
- Blut- und Stuhluntersuchungen (Entzündungszeichen, Calprotectin)
- Ultraschall und vor allem eine Darmspiegelung (Koloskopie) mit Gewebeproben gestellt.
Dabei erkennt man die typische kontinuierliche Entzündung, die im Enddarm beginnt.
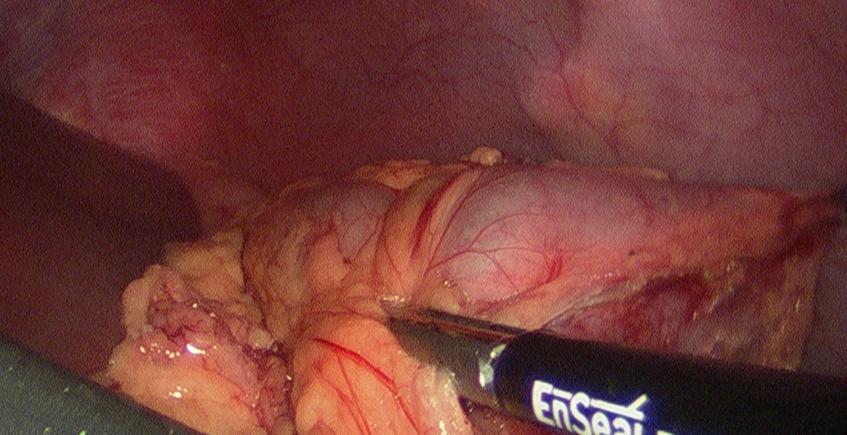
Auf dieser endoskopischen Aufnahme ist die Biopsie Entnahme aus dem Dickdarm zu erkennen.
Therapie:
Ziel ist es, die Entzündung zu kontrollieren und Schübe zu verhindern.
Die Behandlung erfolgt stufenweise:
- Leichte bis mittlere Schübe: Medikamente mit 5-Aminosalicylsäure (Mesalazin)
- Schwere Schübe: Kortikosteroide, Immunsuppressiva oder Biologika
- Bei Komplikationen oder wenn Medikamente nicht wirken, kann eine operative Entfernung des Dickdarms (Proktokolektomie) notwendig sein – diese kann die Erkrankung heilen.
Begleitend sind Ernährungstherapie und psychosoziale Betreuung wichtig.
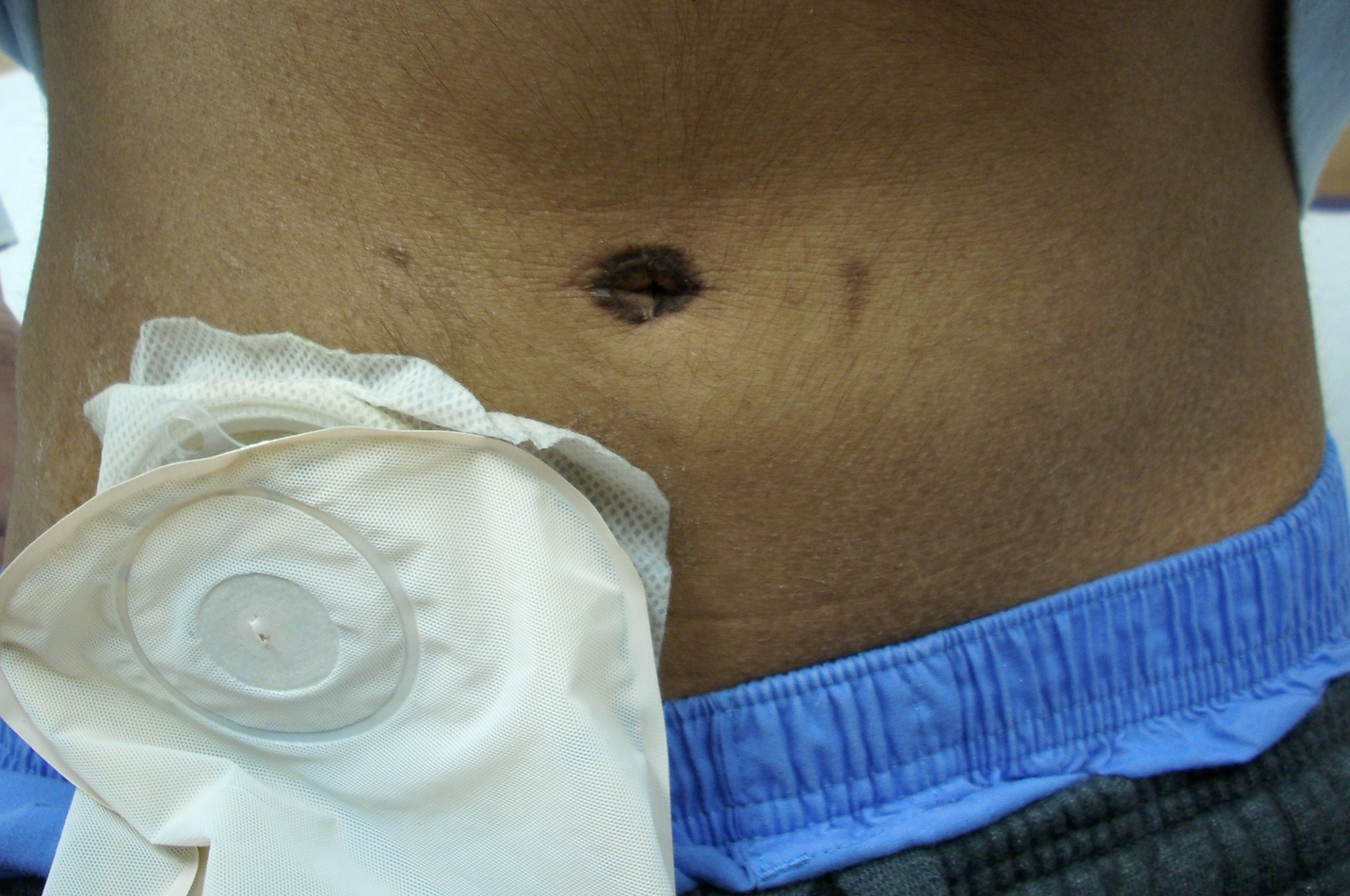
Zu erkennen ist ein künstlicher Darmausgang (Stoma). Dies wird angelegt wenn es zu einer operativen Entfernung des Dickdarms kommt.
Prognose:
Mit moderner Therapie können die meisten Kinder ein aktives und weitgehend normales Leben führen.
Bei sehr ausgedehnter Erkrankung besteht langfristig ein leicht erhöhtes Risiko für Dickdarmkrebs, daher sind regelmäßige Kontrolluntersuchungen wichtig.
Unter einer Malrotation versteht man eine angeborene Fehlbildung des Darms, bei der sich der Dünn- und Dickdarm während der Embryonalentwicklung nicht in der normalen Weise im Bauchraum anordnen. Diese fehlerhafte Drehung (oder unvollständige Drehung) führt dazu, dass Teile des Darms an einer falschen Position liegen und das Mesenterium zu kurz bleibt. Dadurch besteht ein erhöhtes Risiko, dass sich der Darm um seine eigene Achse dreht – ein sogenannter Volvulus, der die Blutzufuhr zum Darm abschnüren und so einen lebensbedrohlichen Darmverschluss verursachen kann.
Ursachen
Die Malrotation entsteht während der fetalen Entwicklung durch eine unvollständige oder fehlerhafte 270°-Drehung des Mitteldarms um die Achse der Arteria mesenterica superior. Das Ergebnis ist eine atypische Lage der Darmabschnitte (Dünndarm meist rechts, Dickdarm links) mit engem Mesenterium. Diese anatomische Anomalie begünstigt die Entstehung eines Volvulus.
Symptome
Die Beschwerden variieren je nach Alter und Ausmaß der Fehlrotation:
- Neugeborene/Säuglinge: Plötzliches galliges Erbrechen, geblähtes Abdomen, fehlender Mekoniumabgang oder Zeichen eines mechanischen Ileus.
- Ältere Kinder: Wiederkehrende Bauchschmerzen, Übelkeit, Erbrechen, Gedeihstörung oder unspezifische gastrointestinale Symptome.
- Komplikation: Akuter Volvulus mit Darmischämie, Peritonitis und Kreislaufschock – ein chirurgischer Notfall
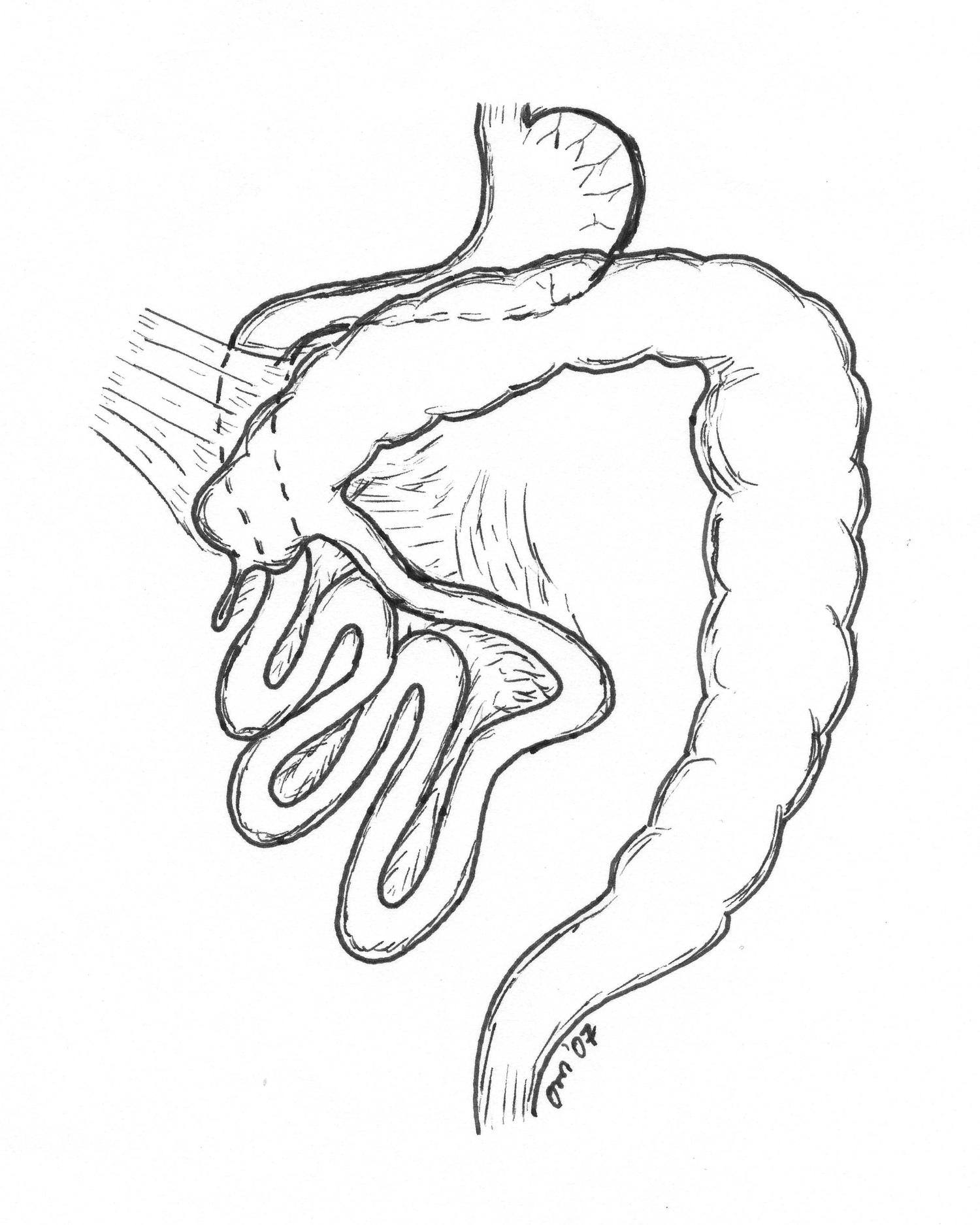
Zu erkennen ist eine Malrotation bei der sich der Darmabschnitt unvollständig rotiert. Somit liegt der Darmabschnitt an der falschen Position und das Mesenterium ist zu kurz.
Zu erkennen ist die mögliche Folge einer Malrotation, der Volvulus. Der Darmabschnitt rotiert sich um seine eigene Achse, wodurch die Blutversorgung unterbrochen wird. Eine mögliche Folge wär ein Darmverschluss.
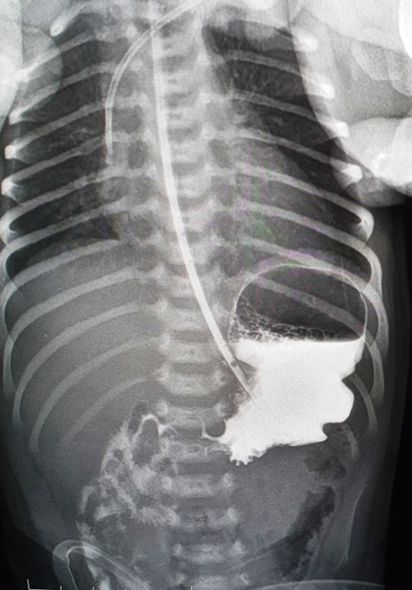
Diagnose:
Der Goldstandard ist die Magen-Darm-Passage mit Kontrastmittel, bei der sich die Fehlstellung von Duodenum und Zäkum nachweisen lässt.
Ergänzend:
- Sonografie: „Whirlpool-Zeichen“ bei Volvulus (verdrehte Gefäße)
- Röntgen-Abdomen: Unspezifische Luft- und Spiegelverteilung
- Labor: Hinweise auf Ischämie (z. B. metabolische Azidose)
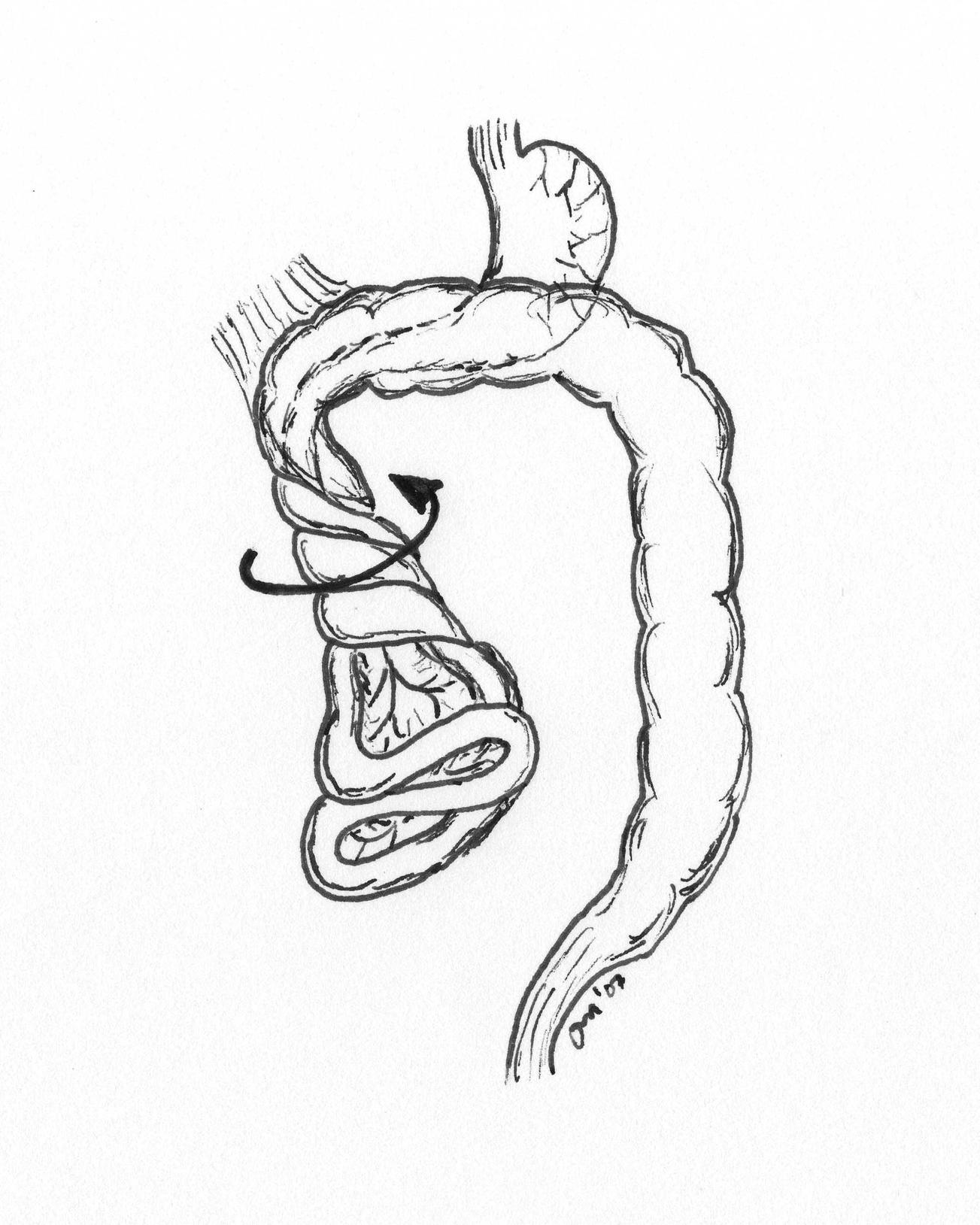
Therapie:
Die Behandlung ist chirurgisch:
Bei einem akutem Volvulus: Sofortige Operation (Ladd-Verfahren)
- Entdrehung der Darmschlingen
- Durchtrennung der Ladd’schen Bänder
- Erweiterung des Mesenteriums
- Appendektomie (zur späteren Diagnosesicherheit)
- Resektion nekrotischer Darmanteile bei Durchblutungsstörung
Bei asymptomatischer Malrotation: Entscheidung über eine elektive Operation je nach Befund und Risiko.
Prognose:
- Früh erkannt und operiert: Sehr gute Prognose mit vollständiger Erholung.
- Bei Darmischämie: Risiko eines Kurzdarmsyndroms und langfristiger Ernährungsprobleme.
- Unbehandelt: Potenziell lebensbedrohlich durch Darmnekrose und Schock.
Darmduplikaturen sind seltene angeborene Fehlbildungen des Verdauungstrakts. Dabei bildet sich während der Embryonalentwicklung ein zusätzlicher, röhren- oder sackförmiger Abschnitt, der direkt an den eigentlichen Darm angrenzt und eine gemeinsame Muskelschicht mit ihm teilt.
Diese Strukturen können überall im Gastrointestinaltrakt auftreten – am häufigsten im Bereich des Ileums (unterer Dünndarm). Je nach Lage und Größe verursachen sie unterschiedliche Beschwerden, insbesondere durch Druck auf den Darm, Ileus oder Blutungen.
Ursachen
Die genaue Ursache ist nicht abschließend geklärt. Diskutiert werden:
- Fehler bei der embryonalen Entwicklung und Trennung einzelner Darmabschnitte
- Störungen der Gefäßversorgung während der Embryogenese
- Abnorme Faltung oder Fehlrotation des Darmrohrs
Symptome
Die Beschwerden variieren je nach Ausdehnung und Lage:
- Bauchschmerzen, Erbrechen, aufgetriebener Bauch
- Darmverschlusssymptome durch Kompression oder Einstülpung (Invagination)
- Gedeihstörung oder chronische Verdauungsbeschwerden
- In seltenen Fällen: Blut im Stuhl, Infektion oder Perforation
Diagnose:
- Sonografie (Ultraschall): Typisches „Doppellinienzeichen“ durch die doppelte Wandschichtung
- MRT/CT: Zur genauen Lagebestimmung und OP-Planung
- Endoskopie oder Kontrastmitteluntersuchung bei Verdacht auf Verbindung zum Darmlumen
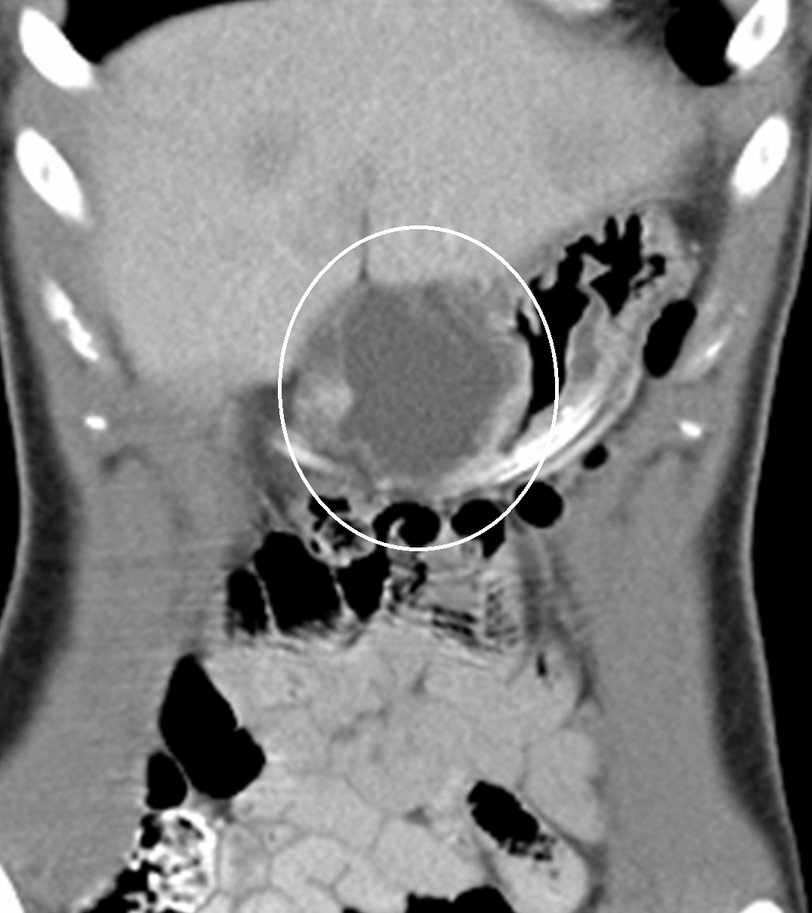
Zu erkennen ist ein CT-Aufnahme in der man die doppelte Anlage des Darmes erkennen kann.
Therapie:
- Chirurgische Entfernung ist die Therapie der Wahl, um spätere Komplikationen zu vermeiden
- Meist erfolgt eine segmentale Darmresektion mit Entfernung der Duplikatur
- Minimalinvasive (laparoskopische) Verfahren sind je nach Lage möglich
Prognose:
- Nach vollständiger Entfernung ist die Prognose sehr gut
- Rückfälle sind selten
- Frühzeitige Behandlung verhindert Komplikationen wie Darmverschluss oder Perforation
Mesenteriale Zysten sind flüssigkeitsgefüllte Hohlräume im Mesenterium, also in der Aufhängung des Darms. Sie gehören zu den seltenen angeborenen Raumforderungen im Bauchraum. Im Gegensatz zu Darmduplikaturen besteht keine Verbindung zum Darmlumen.
Die Zysten können sich in jedem Lebensalter, auch bereits im Säuglingsalter, bemerkbar machen und durch Druck auf den Darm oder Verlagerung von Strukturen Symptome verursachen.
Ursachen
- Fehlbildung der Lymphgefäße im Mesenterium während der Embryonalentwicklung
- Abflussstörungen der Lymphflüssigkeit
- Seltener Folge von Trauma oder Entzündung
Symptome
- Abdominelle Raumforderung oder sichtbare Bauchwölbung
- Bauchschmerzen, Übelkeit, Erbrechen
- Darmverschlusssymptome bei Kompression des Darms
- In seltenen Fällen: Infektion, Einblutung oder Torsion der Zyste
Diagnose:
- Sonografie: Flüssigkeitsgefüllte Raumforderung im Mesenterium, meist dünnwandig
- MRT oder CT: zur genauen anatomischen Zuordnung und Operationsplanung
- Differenzialdiagnosen: Lymphangiome, Ovarialzysten, Pankreaspseudozysten
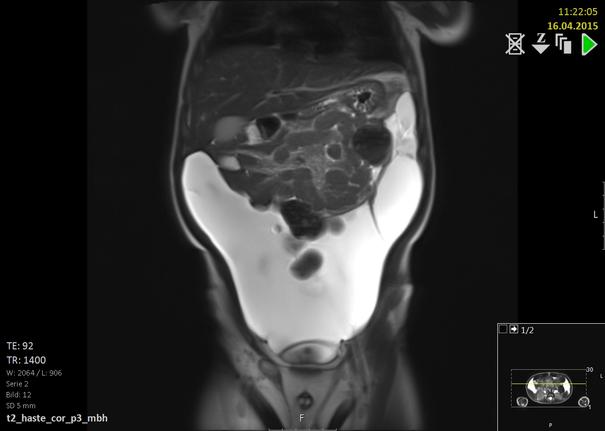
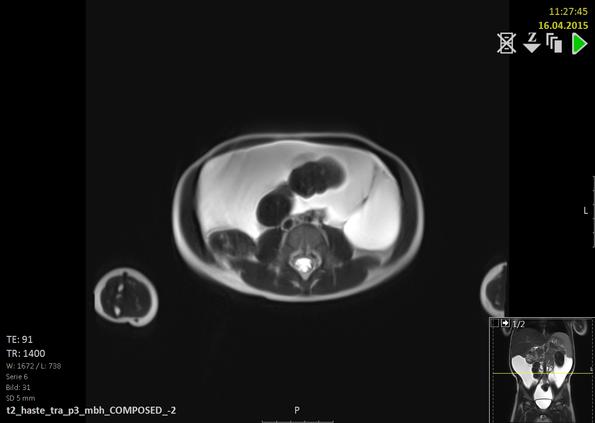
In diesen MRT-Aufnahmen ist eine Flüssigkeit gefüllte Zyste (helle) gut zuerkennen. Dies ist ein typischer Befund für eine Mesenteriale Zyste.
Prognose:
- Nach vollständiger Entfernung ist die Prognose ausgezeichnet
- Rezidive sind selten, können aber bei unvollständiger Resektion auftreten
- Kinder erholen sich in der Regel rasch und ohne bleibende Einschränkungen
Kolorektalchirurgie
Die Anorektale Fehlbildung ist eine angeborene Fehlbildung des Enddarms, bei der der Anus entweder nicht angelegt oder nicht durchgängig ist. Dabei endet der Enddarm bei Jungen entweder blind, in den Harntrakt (Blase, Urethra) oder als sog. Fistel in die Haut. Bei Mädchen kann der Enddarm blind, in die Vagina oder in einen gemeinsamen Gang von Vagina und Harnröhre münden.
Ursachen
Die Fehlbildung entsteht während der Embryonalentwicklung, wenn sich der Enddarm und der After nicht richtig trennen. Die genaue Ursache ist nicht bekannt, genetische Faktoren und Entwicklungsstörungen werden vermutet.
Analatresien treten gelegentlich im Rahmen von Syndromen auf, z. B. bei der VACTERL-Assoziation oder Trisomie 21.
Symptome
Die Erkrankung fällt bei der Inspektion des Genitales meist direkt nach der Geburt auf, da kein Anus erkennbar ist oder kein Stuhl abgesetzt werden kann.
Weitere Anzeichen:
- Aufgeblähter Bauch
- Erbrechen
- Stuhlabgang über Harnröhre oder Scheide bei Fistelbildung
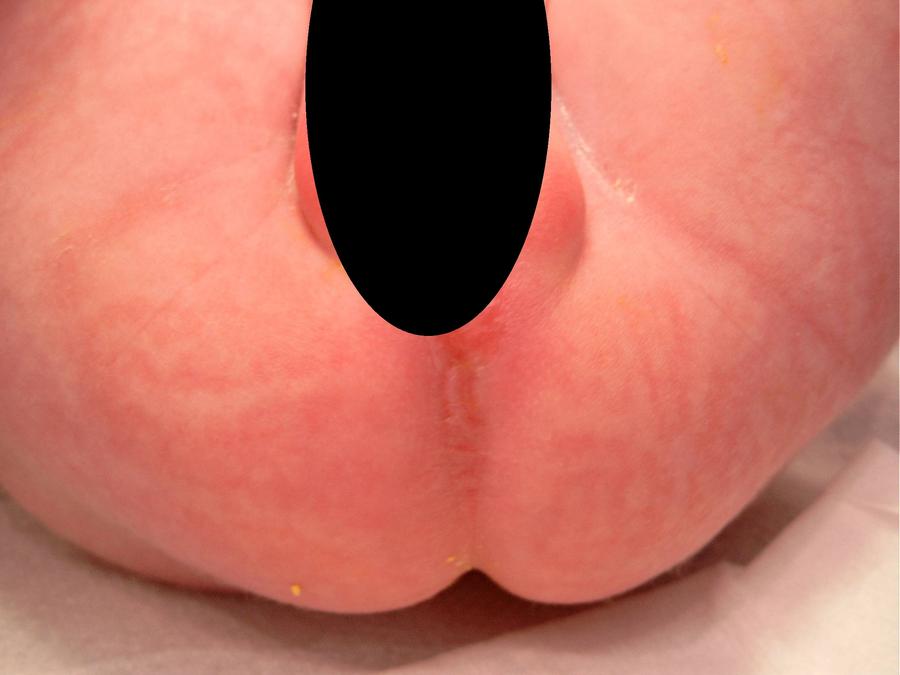
Zu erkennen ist eine Analatresie, bei der der Anus nicht angelegt ist.
Diagnose:
Die Diagnose wird meist klinisch direkt nach der Geburt gestellt.
Zur weiteren Abklärung werden durchgeführt:
- Ultraschall und Röntgen zur Bestimmung der Lage des Enddarms
- Suche nach möglichen Fisteln oder begleitenden Fehlbildungen
- Weitere Untersuchungen von Herz, Nieren, Wirbelsäule und Gliedmaßen um weitere assoziierte Fehlbildungen auszuschließen
SOMA ist eine Organisation, die bei Fragen zu Behandlung, Nachsorge und psychosozialen Aspekten bei anorektalen Fehlbildungen, Morbus Hirschsprung und Kloakenekstrophie behilflich ist.
Therapie:
Die Behandlung richtet sich nach der Schwere der Fehlbildung:
- Einfache Formen: Oft genügt eine kleine Operation, um den After zu eröffnen und zu erweitern.
- Komplexe Formen; d.h. mit Mündung des Darmes blind, Harnröhre oder Vagina. Zunächst wird in der Regel ein künstlicher Darmausgang angelegt. Die eigentliche Korrekturoperation erfolgt dann später unter Schutz des angelegten künstlichen Darmausganges. Als letzter Eingriff wird dieser dann verschlossen und Stuhl kann durch den neu geschaffenen Anus entleert werden. Nach der Operation isteine regelmäßige Nachsorge wichtig.
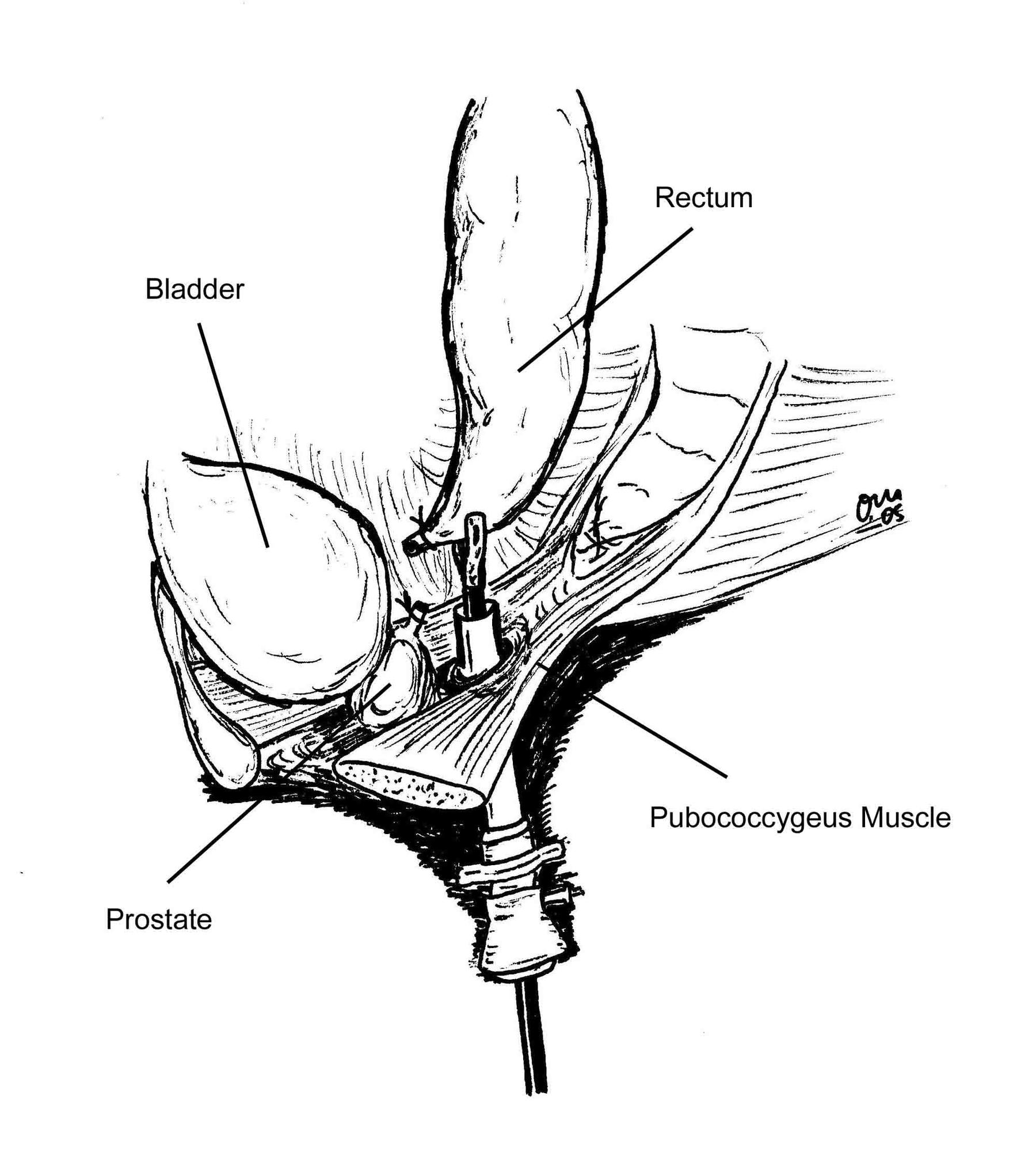
Auf dieser Abbildung ist zu erkennen, wie das Rektum blind endet. Es wird ein künstlicher Darmausgang, der mit dem Rektum im Verlauf verbunden wird, angelegt.
Prognose:
Die Heilungschancen sind in der Regel sehr gut.
Je nach Ausprägung vor allem des Schließmuskels kann es anfangs zu Problemen mit der Stuhlkontinenz oder Verstopfung kommen, die sich meist durch gezielte Nachsorge und Training bessern.
Langfristig können die meisten Kinder ein nahezu normales Leben führen.
Der Morbus Hirschsprung ist eine angeborene Erkrankung des Dickdarms. Dabei fehlen in einem Abschnitt des Darms bestimmte Nervenzellen, die normalerweise für die Darmbewegung verantwortlich sind Durch das Fehlen kommt es zu einer dauerhaften Engstellung dieses Darmabschnittes wodurch ein Ausscheiden des Stuhls deutlich erschwert wird..
Ursache
Die Erkrankung entsteht, weil sich während der Entwicklung im Mutterleib die Nervenzellen im Darm nicht vollständig ausbilden. Warum dies passiert, ist noch nicht vollständig geklärt – genetische Faktoren spielen jedoch eine Rolle. Der Morbus Hirschsprung kann auch in Zusammenhang mit anderen angeborenen Erkrankungen (z. B. Trisomie 21) auftreten.
Symptome
Typisch ist, dass Neugeborene keinen oder erst sehr spät das Kindspech (Mekonium) absetzen. Der Bauch ist oft stark gebläht, und es kann zu Erbrechen kommen. Bei älteren Kindern zeigt sich die Erkrankung meist durch anhaltende Verstopfung, eine aufgeblähten Bauch oder Wachstumsstörungen. Eine schwerwiegende Komplikation ist eine Entzündung des Darms (Enterokolitis) mit Fieber und Durchfall.
Diagnose:
Der Verdacht ergibt sich meist schon durch die typischen Symptome. Zur Bestätigung wird eine kleine Gewebeprobe aus dem Enddarm entnommen und mikroskopisch untersucht. Zusätzlich helfen Ultraschalluntersuchungen oder Röntgenbilder, die Ausdehnung der Erkrankung zu beurteilen.
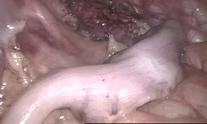
Zu erkennen ist ein enger, schmaler und blasser Darmabschnitt. Dies ist der erkrankte Darmabschnitt.
Therapie:
Die Behandlung ist immer operativ. Dabei wird der Teil des Darms, dem die Nervenzellen fehlen, entfernt und der gesunde Darmabschnitt wieder angeschlossen. Vor der Operation kann eine Entlastung des Darms durch Spülungen oder die Anlage eines vorübergehenden künstlichen Darmausgangs (Anus praeter) notwendig sein. Nach der Operation werden die Kinder engmaschig betreut und die Darmfunktion sorgfältig beobachtet.
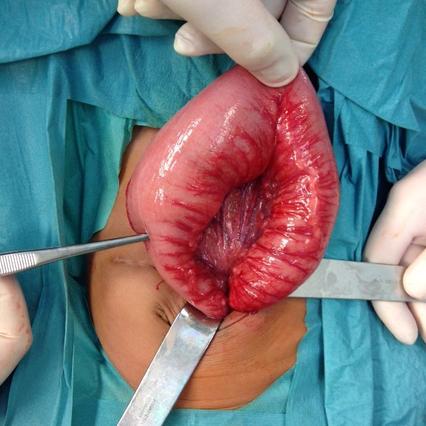
Auf dieser Aufnahme ist die Entfernung des Darmabschnittes, bei dem die Nervenzellen fehlen, zu erkennen. Nach der Entfernung werden die gesunden Darmabschnitte wieder mit einander verbunden.
Prognose:
Die Aussichten nach der Operation sind in der Regel sehr gut. Manche Kinder haben noch längere Zeit Probleme mit Verstopfung, die sich aber oft bessern. Eine konsequente Nachsorge ist wichtig, um Spätfolgen wie wiederkehrende Entzündungen zu vermeiden.
Ein Rektumprolaps bedeutet, dass sich ein Teil des Enddarms (Rektum) durch den After nach außen vorstülpt. Dabei tritt die Darmschleimhaut sichtbar hervor. Bei Kindern ist dies meist vorübergehend und kann sich im Verlauf von selbst zurückbilden. In manchen Fällen ist aber eine Behandlung nötig, um Beschwerden zu lindern oder Komplikationen zu vermeiden.
Ursache
Ein Rektumprolaps im Kindesalter tritt meistens auf dem Boden einer chronischen Obstipation in Verbindung mit starkem Pressen während der Stuhlentleerung, typischerweise in der Phase des Toilettentrainings und der Sauberkeitsentwicklung (< 4 Jahre), auf. Bei älteren Kindern liegt häufig zeitgleich ein Autismus, Entwicklungsverzögerung oder kongenitale neuromuskuläre Erkrankung vor. Darüber hinaus entwickelt sich ein Rektumprolaps gehäuft bei Kindern nach Durchzugsoperation bei Morbus Hirschsprung oder nach Korrektur einer Analatresie.
Symptome
Typische Anzeichen sind:
- Sichtbarer Vorfall von rötlicher Schleimhaut beim Stuhlgang
- Nässen oder Schleim- und Blutabgang
- Juckreiz oder Brennen im Afterbereich
- Vorübergehende Stuhlinkontinenz
Meist lässt sich der vorgefallene Darmabschnitt manuell zurückschieben.
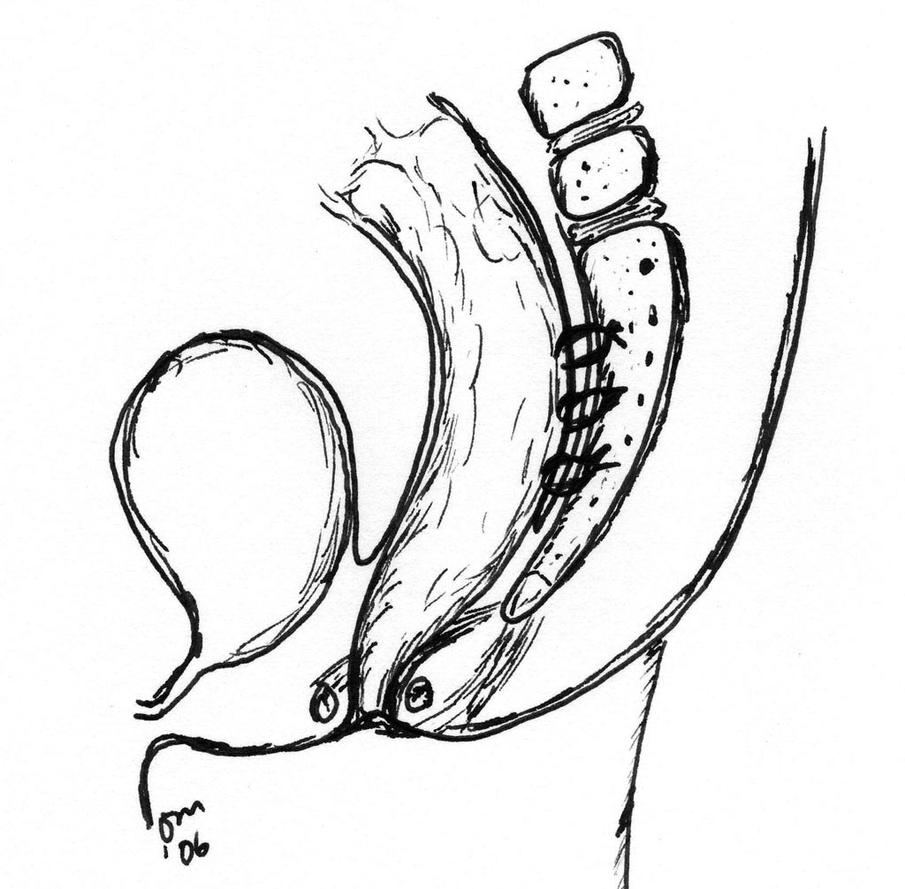
Auf dieser Abbildung ist zu erkennen, wie sich der Enddarm durch den After nach außen vorstülpt.
Diagnose:
Die Diagnose wird meist durch die klinische Untersuchung gestellt – der Vorfall ist sichtbar.
Zur weiteren Abklärung können hinzugezogen werden:
- Proktoskopie oder Rektoskopie (Spiegelung des Enddarms)
- Beckenbodenuntersuchungen oder MRT, falls der Verdacht auf strukturelle Ursachen besteht
Therapie:
In vielen Fällen genügt eine konservative Behandlung:
- Behandlung der Verstopfung (Ballaststoffe, ausreichende Flüssigkeit)
- Manuelle Reposition des vorgefallenen Darmabschnitts
- Kühlende Umschläge oder entzündungshemmende Salben
Bei Säuglingen helfen manchmal redressierende Verbände, um den After zu stabilisieren.
Wenn der Prolaps häufig wiederkehrt oder nicht mehr zurückgeschoben werden kann, ist eine operative Fixierung des Enddarms (Rektopexie) notwendig. Dabei wird der Darm wieder an seiner normalen Position im Becken befestigt
Prognose:
Bei den meisten Kindern heilt der Rektumprolaps vollständig aus, wenn die zugrunde liegende Ursache (z. B. Verstopfung) behandelt wird. Nur selten ist eine Operation erforderlich. Nach einer erfolgreichen Therapie können die Kinder in der Regel ohne Einschränkungen leben.
Kontakt & Infos
Herr Prof. Dr. med. Muensterer, Oliver
Leitung
Dr. med. Anne-Sophie Holler
Stellvertreterin
Montag bis Freitag
8:30 bis 12:30 Uhr
13:30 bis 14:30 Uhr
Montag
12:30 - 15:00 Uhr
- Arztbriefe
- Bilder (Röngten / MRT / CT) auf CD mit schriftlichem Befund
- Vorbefunde
Informationen folgen.
Informationen folgen.

